Мне очень хочется написать о моём ангелочке. 21.03 2024 мой ребёнок умер через 4 часа после рождения, как потом установят от тяжёлой формы гемолитической болезни новорождённого. Это 2 беременность, ребёнок желанный. С 1 ребёнком больших проблем по части резуса все-таки не было, только небольшая желтушка. И в 2023 году, через 7 лет после рождения
Признаки резус-конфликта

Вышла с кабинета, мысли в кучу😅, по резус-конфликту все пока хорошо. Для себя и для тех, кто тоже столкнется оставлю тут инфу. Признаков гемолитической болезни
Девочки привет.
Лежу в больнице с резус-конфликтом срок 24 недели ди ди двойня.
Сдала мочу, а там белок выше нормы. Начиталась в интернете всего плохого, пошла измерить давление, а оно 130/90 - 139/98 (измеряла несколько раз с промежутком во времени). Знакомый врач говорит это признаки приэклампсии, врач мой лечащий к сожалени
Делюсь новостями про беременность с резусом Du. В общем, подошёл у меня срок, когда нужно решать ставить мне имунноглобулин как всем резус-отрицательным, или оставить все как есть, как для резус-положительных.
Девочки. Только тут могу выговориться. Поэтому простите за много букв и сумбур, пишу, что чувствую в данную минуту.
После 2 зб я обследовалась, обследовалась обстоятельно. Но всё равно не покидает ощущение, что что-то где-то упустила. Мы с мужем планируем приме...
Девочки , часто вижу эту тему , но многие думают , что это не так опасно как резус конфликт , так вот , как мама троих деток могу сказать , что это важно ! С первым сыном всё обошлось в лёгкой форме , даже под лампочкой не лежал , второй родился сложно , гипоксия , и пошло поехало , желтушка на 3 сутки , обошлись лампой и капельницами , третьему досталось больше всего , мало того , что в роддоме лечились , так ещё и дома пришлось месяц специальный препарат пить !
Здравствуйте все,кто будет читать мой пост. Больше он пишется для тех,кто как и я,столкнулся с резус-конфликтом (не просто с отрицательным резусом,это не страшно, а именно с титрами и конфликтом мама- плод).
Пишу потому,что инфы очень мало и многие,не зн...

Об угрозе прерывания беременности часто свидетельствует повышенный тонус матки. Будущих мам такие слова очень пугают. Но женщине не стоит паниковать и боятся, нужно просто начать действовать. Угрозу невынашивания можно определить по следующим признакам: повышенный тонус матки, размягчение и укорачивание шейки матки, кровянистые выделения, нарастающие схваткообразные болевые ощущения.
Что же приводит к повышению тонуса матки?
Это могут быть биологические и социальные причины (возраст, привычки, условия жизни); акушерско-гинекологический анамнез (гинекологические заболевания, исходы предыдущих беременностей, патологии развития матки); экстрагенитальные заболевания (острые инфекции во время беременности, патологии органов матери); осложнения беременности (мало- или многоводие, резус-конфликт, тяжелые токсикозы).
Что же стоит предпринять беременной, для снижения риска невынашивания?
Будущая мама должна правильно и сбалансировано питаться, пища должна быть богата витаминами и минералами.
Желательно уменьшить двигательную активность, иногда врачи вообще рекомендуют женщине соблюдать постельный режим.
Врачами могут быть назначены лекарственные препараты, направленные на расслабление гладкой мускулатуры матки. В качестве таких используют спазмолитики. Их используют, начиная с 20-й недели беременности.
Если причиной повышенного тонуса матки является постоянное нервное напряжение будущей мамы, то врачами назначаются седативные, снижающие нервное напряжение, средства. Самыми простыми седативными средствами являются настой или отвар корня валерианы и травы пустырника. В более серьезных случаях врачи назначают транквилизаторы.
Безусловно, все лекарственные препараты во время беременности назначаются только врачом. Если беременную женщину смущает тот факт, что, назначаемые препараты небезопасны для нормального течения беременности, стоит проконсультироваться с другим независимым специалистом того же профиля.
Помимо лекарств воздействовать на повышенный тонус матки можно с помощью продуктов питания. Такие проблемы как запор, диарея, повышенное газообразование могут самым непосредственным образом влиять на повышение тонуса матки. В любом случае следует подбирать питание соответственно проблеме, а иногда и не мешает пройти курс восстановления бактериальной флоры кишечника.
Нормальную работу организма беременной женщины оказывают продукты, содержащие витамин Е, фосфор, магний, железо, цинк, селен и марганец. Этими элементами богаты: укроп, крапива, орехи, бобовые, яйца, нерафинированные крупы, капуста, свекла, морковь, яблоки и др.
Поэтому для вынашивания женщине необходимо питаться <живой> пищей, содержащей полезные витамины и микроэлементы. Не стоит злоупотреблять пищей, с добавлением красителей, ароматизаторов, генетически модифицированных продуктов.
Если будущая мамочка вела активный образ жизни, то при повышенном тонусе матки от пробежек, езде на велосипеде, да и просто многочасовых прогулок по парку придется отказаться. Возможно врачами будет предложено беременной вообще соблюдать постельный режим. Но не стоит расстраиваться: главное - здоровье и жизнь малыша. А может быть и наоборот - врач порекомендует немного <поактивничать>: записаться в бассейн, постичь азы йоги, или же просто побольше прогуливаться на свежем воздухе. В любом случае все, что будет полезно мамочке, подскажет врач.
На тонус матки влияет и психологические состояние будущей мамы: стрессы, нервные напряжения, чувство страха за себя и своего малыша, боязнь родовой боли, неуверенность в своих силах. С этими проблемами помимо медикаментов помогут справиться опытные специалисты-акушеры и психологи. Для повышения уровня осведомленности в вопросах физиологии и психологии беременности можно посетить курсы для будущих родителей. Быть уверенной в себе и своих силах поможет помощь психолога. Для решения семейных проблем и создания более благоприятной обстановки ожидания ребенка поможет семейное консультирование.
В любом случае, необходимо иметь только положительный настрой, не стоит думать о возможных неблагоприятных последствиях во время родов, не огорчаться по пустякам. Нужно помнить о том, что негативные эмоции, чувство страха и переживания не самым благоприятным образом сказываются не только на здоровье женщины, но и на здоровье малыша.
Итак, продолжаю...
Вообщем запретили нам беременеть как минимум пол года и тут я полезла искать и читать информацию во всемирную паутину (Как раньше люди жили без интернета?). Никогда не думала , что меня коснется такая тема, как выкидыш (по маминой линии...
Девчат, тут затронули тему, от чего ребёночек может большой в животе вырасти. Так как я набираю вес сверх нормы, для меня этот вопрос очень интересен. Тем более, что мнения рассходятся кардинально. Вот, к примеру, 2 статьи, в которых, по-моему мнению, даны разные объяснения и предположения.
Зачатие определяет начало беременности. К этому важному шагу необходимо готовиться заранее, чтобы ничто впоследствии не омрачило встречи с Вашим ребенком. Необходимо учитывать множество факторов, таких как возраст, существование наследственных и приобретенных заболеваний, питание, наличие вредных привычек и пр. На всё это следует обратить внимание не после наступления беременности, а до зачатия.

Наши предки относились к беременности как к абсолютно естественному состоянию женщины, и немудрено: не только в крестьянских, но и в дворянских, купеческих, мещанских семьях женщин, родивших пять-семь (да и больше) детей, вовсе не считали “матерями-героинями”. (Напомним, что аборты запрещались законом и Церковью, осуждались общественным мнением.) Впрочем, тем, кого замучила ностальгия по “старым добрым временам”, не мешает почаще вспоминать о том, что и к невынашиванию беременности и даже к детской смертности наши предки тоже зачастую относились весьма спокойно: “Бог дал - Бог взял” - вот и весь сказ. Теперь времена иные. Изменились условия жизни, изменилась ментальность людей… И если вам небезразлично здоровье вашего будущего ребенка, если вам важно, как он будет расти и развиваться, к беременности следует подойти со всей ответственностью - едва ли такое утверждение нуждается сегодня в пространных доказательствах. Хотелось бы поконкретнее объяснить, что за ним стоит.
Как происходит зачатие?
Зачатие - формирование нового организма в процессе слияния яйцеклетки со сперматозоидом. Семенная жидкость, состоящая из нескольких миллионов сперматозоидов, обладает способностью понижать кислотность среды влагалища, в результате чего могут несколько дней сохраняться в женском организме в ожидании созревания яйцеклетки. В организме женщины во время сексуального контакта (в овуляционный период) происходит выброс яйцеклетки, выработка прогестерона усиливается, в результате чего матка подготавливается к приему зародыша и как следствие происходит зачатие.
Кратко процесс зачатия можно описать следующим образом: выброс яйцеклетки и эякуляция - слияние сперматозоида и яйцеклетки - прикрепление яйцеклетки к матке и ее деление - формирование эмбриона
Как подготовиться к зачатию?
Как правило, в нашем обществе о подготовке к родам думает процентов 20 беременных, если не меньше, а о подготовке к зачатию - от силы 10 %. И то, подавляющее количество "сознательных" пар готовится к зачатию потому, что оно не происходит само по себе, т.е. есть вероятность бесплодия.
Но есть вопросы, связанные с подготовкой к сознательному зачатию и не связанные напрямую с лечением и медицинскими диагнозами.
Есть мнение, что дети сами "выбирают" себе родителей и у хорошей гармоничной пары рождается именно тот ребенок, которого им не хватает. Специалисты знают, что подтасовка сроков зачатия по удобному для родителей календарю, по знакам зодиака и т.п. часто заканчивается неудачей. А когда, супруги махнут рукой: "Будь что будет", то почти сразу получаются чудесные дети. Иногда дети "ошибаются" и тогда происходит очень ранний выкидыш. Естественно, что все сказанное относится к здоровым родителям, которые не лечились годами от не вынашивания и бесплодия.
Начнем с банального перечисления.
Начать желательно с определения группы крови и резус-фактора, если до сих пор они не были определены. Было бы хорошо поставить в паспорт штамп медицинского учреждения с этими данными. Положительный резус-фактор у женщины и отрицательный - у мужчины не представляют никакого повода для беспокойства. Если же у женщины окажется резус-отрицательная кровь, а у ее мужа - резус-положительная, то во время беременности возможно развитие резус-конфликта, поэтому женщине рекомендуется до беременности сделать анализ крови на антитела к резус-фактору. Дело в том, что если женщина до беременности перенесла хирургическую операцию (в т.ч. аборт) или переливание крови, либо если беременность не первая, то существует вероятность образования в ее крови специфических антител.
Резус-фактор - это антиген, содержащийся в эритроцитах людей и макаки-резуса (отсюда название). По наличию или отсутствию резус-фактора выделяют резус-положительные (ок. 85% людей) и резус-отрицательные (ок. 15% людей) организмы. При беременности резус-отрицательной женщины резус-положительным плодом возможны иммунные осложнения (гемолитическая болезнь новорожденных и др.). Для предупреждения осложнений вводят антирезус-гамма-глобулин.
Оцените свой интерфероновый и иммунный статус.
В последние годы установлено, что система интерферона ответственна за невосприимчивость организма к вирусной инфекции. Интерфероны выделяются клетками хозяина в ответ на инфекцию, внедрившуюся в них. Они избирательно блокируют вирусную РНК, препятствуя размножению вируса и не воздействуя при этом на клетки хозяина. Это позволяет использовать интерфероны при подготовке к планируемой беременности.
Весомым фактором невынашивания беременности является изменение иммунного ответа организма. Развиваются аутоиммунные реакции, направленные против собственных тканей организма. Количество аутоантител может нарастать после самопроизвольных абортов, так как имеет место аутоиммуннизация к гормону, вырабатываемому плацентой в период беременности, - хорионическому гонадотропину человека (ХГЧ), при хроническом инфицировании, после предшествующих эндокринных заболеваний, при аутоиммунных заболеваниях (ревматизм, системная красная волчанка, диффузно-токсический зоб, миастения и др.).
Подготовка к планируемой беременности у пациентов с наличием хронической бактериально-вирусной инфекции включает в себя следующие этапы:
- оценка состояния репродуктивной системы супругов, коррекция выявленных нарушений;
- обследование с целью выявления инфекционного агента (возбудителя) - для этого проводится серодиагностика, отражающая степень активности процесса;
- исследование иммунного, при необходимости - интерферонового статуса, его коррекция;
- контроль и коррекция системы свертывания крови (гемостаза), которая при хроническом инфицировании активизируется, непосредственно участвуя в процессах гибели и отторжения плодного яйца;
- - коррекция энергетического обмена обоих супругов путем назначения курсов метаболической терапии (т.е. терапии, основанной на коррекции обмена веществ).
Если у одного из супругов имеются общие заболевания, не связанные с генеративной функцией, т.е. с деторождением (так называемая экстрагенитальная патология), как то: онкологические, эндокринные заболевания, нарушения функции сердца, почек, печени и др., необходима консультация специалиста с последующим обследованием. Цель такого обследования - определение степени повреждения больного органа, адаптационных возможностей организма и прогноза развития плода. Проведенное исследование позволит определить состояние репродуктивной системы будущих родителей. На основании полученных данных врач определит уровень общего (в т.ч. репродуктивного) здоровья и при необходимости предпишет определенную подготовку к зачатию, устраняя факторы риска невынашивания беременности.
Лучшая подготовка к беременности - это здоровый образ жизни, который включает в себя множество факторов - питание, физическую активность, душевный комфорт, закаливание, борьбу с хроническими очагами инфекции, смену вредной работы.
Правильное питание - залог успешного зачатия.
Правильное питание в период предшествующий зачатию поможет плоду получать полезные вещества с самого начала беременности, когда происходит формирование органов. Кстати, неправильное питание - одна из причин выкидышей.
Полноценное питание полностью исключает всяческие консерванты и полуфабрикаты, жирную пищу. В Ваш рацион обязательно должны входить свежие фрукты и овощи. Пищу необходимо принимать 4-5 раз в день и ни в коем случае не перекусывать на ходу. Зачатие определяет начало беременности. К этому важному шагу необходимо готовиться заранее, чтобы ничто впоследствии не омрачило встречи с Вашим ребенком.
По данным кафедры диетологии СПб Медицинской Академии им.Мечникова, беременные не нуждаются в пищевых добавках и синтетических витаминах. В крайнем случае, по назначению врача могут быть использованы специальные смеси.
Фолиевая кислота занимает одно из ведущих мест по профилактике некоторых врожденных заболеваний. За 2-3 месяца до зачатия и в первые 3 месяца беременности необходимо есть продукты, содержащие фолиевую кислоту: свежую зелень ( не налегая особо на петрушку), капусту, свеклу, морковь, картофель с кожурой, горох, бобы, цельнозерновые продукты, отруби, семечки и орехи.
Не рекомендуется злоупотреблять печенью, т.к. в ней содержится слишком много витамина А, что является вредным будущему ребенку.
Если женщина получает достаточно растительных белков и достаточное время проводит на воздухе, то вегетарианство не мешает зачатию и успешной беременности.
Самые частые очаги хронической инфекции в семье - зубы, носоглотка, влагалище и кишечник мамы. Вылечите зубы у всей семьи и следите за ними внимательно. Обязательно тем, кто страдает хроническими заболеваниями носоглотки, нужно проводить профилактику обострений - промывания и полоскания. Заболеваемость стафилококковой и стрептококковой инфекцией у новорожденных (в которой, как правило, винят роддома) можно было бы значительно снизить, если бы семья не являлась сама источником инфекции. Также при подготовке к зачатию будущих родителей обследуют на наличие различных хронических инфекций (уреаплазмоз, хламидиоз), т.к. найденные заболевания необходимо пролечить до наступления беременности, а затем пройти восстановительный курс и повысить иммунитет.
За 2-3 месяца до планируемого зачатия прекратите употреблять гормональные контрацептивы, т.к. их остаточные количества в организме уменьшают всасывание витамина С, магния, фолиевой кислоты и увеличивают всасывание витамина А. Кроме того, в первые месяцы отмены гормональной контрацепции увеличивается вероятность рождения двойни, т.к. из яичников может выходить не одна, а две яйцеклетки.
Сперматозоиды созревают в течении 2.5 - 3 месяцев, поэтому за это время до зачатия желательно не делать рентгеновских обследований, особенно папе.
Алкоголь также отрицательно влияет на сперматогенез. Некоторые мужчины говорят: срок созревания сперматозоидов составляет приблизительно 3 месяца, а стало быть, зачатие в состоянии алкогольного опьянения не так уж и опасно — ведь извергаются «старые» и, возможно, «трезвые» сперматозоиды. На первый взгляд, все так, но… В сперме всегда присутствуют сперматозоиды-«уродцы» — половые клетки с различными патологиями. В обычных условиях здоровые сперматозоиды чаще всего «обгоняют» больных. А вот алкоголь сразу же при попадании в кровь начинает токсически воздействовать на сперматическую жидкость, «ответственную» за поддержание жизнеспособности сперматозоидов. Изменение подвижности и гибель части нормальных сперматозоидов дает неблагополучным хороший шанс «добежать» до яйцеклетки. А стало быть, увеличивается вероятность зачатия от «сперматозоида-урода».
А что же женщины? Им тоже не стоит водить чересчур тесную дружбу с «зеленым змием», если уж речь идет о планируемом и желанном зачатии. На основе, увы, весьма богатого материала ученые пришли к выводу, что употребление алкоголя перед зачатием значительно повышает риск выкидыша и рождения ребенка с той или иной патологией. Поэтому будущим родителям рекомендуется свести к минимуму потребление алкоголя примерно за 3 месяца до предполагаемого зачатия!
Перегревание яичек в бане или при работе в горячем цехе, ношение слишком тесного белья или джинсов может ухудшить качество спермы. Запомните, что природа поместила яички в мошонке снаружи от тела, а не в брюшной полости, потому, что комфортная температура для них - 35 градусов.
При выполнении этих условий вероятность успешного зачатия и рождения здорового ребенка довольно высока.
Но обращение к врачу перед зачатием - обязательное условие. Только специалист поможет обнаружить скрытые проблемы, которые могут негативно сказаться на течении беременности и на будущем малыше. Один из родителей может оказаться носителем болезнетворного гена, в результате чего даже у внешне здоровых родителей может родиться неполноценный или больной ребенок. Ребенок с врожденным пороком может родиться и у здоровых родителей в результате нарушений в половых клетках. Риск родить такого ребенка тем выше, чем старше женщина. Поэтому не пренебрегайте консультациями специалистов генетиков и гинекологов при зачатии.
И не забывайте, что лучшая подготовка к зачатию - это здоровый образ жизни, правильное питание и душевное спокойствие! Любой стресс для Вас и Вашего организма (даже простейшее ОРЗ) может отразиться.
Снижается ли вероятность зачатия здорового ребенка при большой разнице в возрасте между родителями? - этот вопрос волнует сейчас очень многих мужчин и женщин. Ответ на него прост: разница в возрасте как таковая никакой роли в данном случае не играет, важен сам возраст.
Возраст мужчины. Начнем с того, что он имеет значительно меньшее значение, чем возраст женщины. У мужчин, как и у женщин, с возрастом начинается естественный процесс постепенного снижения синтеза половых гормонов (главным из которых является мужской половой гормон тестостерон). Среднестатистическое начало «мужского климакса», или андропаузы, приходится на интервал между 45 и 60 годами. Однако снижение репродуктивной способности вовсе не означает ее немедленного и полного угасания. Естественный ритм снижения синтеза тестостерона составляет приблизительно 1% в год. К 80-летнему возрасту, выработка тестостерона уменьшается в среднем на 20-50% по отношению к норме. Но хотя шансы стать отцом у мужчины «в летах» с возрастом убывают, медициной не доказано, чтобы это сколько-то отражалось на вероятности зачатия ребенка с той или иной патологией. То есть вероятность такая, конечно, существует (от нее, увы, никто не застрахован), но она практически никак не зависит от возраста мужчины.
Возраст женщины. С медицинской точки зрения оптимальный репродуктивный возраст женщины - 20-35 лет. До 20 лет организм женщины (опять же, «среднестатистической» женщины) еще нельзя считать вполне сформировавшимся, он зачастую не готов вынести глобальную гормональную и физиологическую перестройку, связанную с беременностью. Женщин старше 35 лет дипломатично называют женщинами старшего репродуктивного возраста. Примерно в этом возрасте (у кого-то раньше, у кого-то позже) начинается естественное снижение женской репродуктивной функции. Однако дело не только в уменьшении вероятности зачатия. К сожалению, после 35-40 лет у женщины значительно возрастает вероятность зачатия ребенка с генетической патологией (наиболее известная и распространенная - синдром Дауна). Механизм этого явления пока точно не выяснен. Однако, благодаря современным средствам пренатальной диагностики и новейшим достижениям медицины в области ведения беременности, возрастная планка женщин, вынашивающих и рожающих здоровых детей, поднимается буквально на наших глазах.
Разница в возрасте между родителями - на что она влияет? Здесь от проверенных наукой фактов мы переходим в область догадок и теорий. Есть, например, мнение, что у пар с большой разницей в возрасте чаще рождаются если не гениальные, то, во всяком случае, очень умные и талантливые дети. Ни подтвердить, ни опровергнуть это медицина не в состоянии, ибо, во-первых, никто еще не определил четких научных критериев ума, таланта и гениальности, а во-вторых, неизвестно, в какой степени интеллектуальный потенциал ребенка можно считать врожденным, а в какой - продуктом воспитания (не забывайте, что большая разница в годах предполагает солидный возраст и, стало быть, немалый багаж жизненного опыта у одного из супругов). Существует также теория о том, что разница в возрасте между родителями влияет… на пол первого ребенка. Если верить британским медикам, проводившим специальные исследования, зрелым мужчинам, жаждущим иметь первенца-сына, имеет смысл выбирать спутницу жизни помоложе. Бездетные женщины старшего детородного возраста, мечтающие о дочери, тоже должны искать отца своему ребенку среди младших по возрасту представителей противоположного пола. Однако систематические исследования, подтверждающие подобную зависимость, насколько нам известно, нигде в мире не проводились.
При беременности и родах женский организм испытывает значительные нагрузки на все жизненно важные органы. С удвоенной энергией при беременности работают сердце, почки, печень. Испытывают большое напряжение нервная, иммунная, эндокринная системы. Обеспечение собственных потребностей организма отходит на второй план, приоритетным становится поддержание жизнедеятельности нового комплекса “мать - плацента - плод”. Для этого нужны ресурсы. Даже если организм обладает достаточным запасом прочности, т.е. его общее здоровье, включая здоровье репродуктивных органов, способно выдержать такое “испытание”, все равно беременность - дополнительная (и очень серьезная) нагрузка на организм. По данным Всемирной организации здравоохранения здоровая женщина полностью восстанавливается после родов не ранее, чем через год, и повторную беременность ей можно рекомендовать только через 2 года после предыдущего зачатия. Планирование деторождения должно включать общее обследование, определение готовности организма к нагрузкам и возможности обеспечения оптимальных условий окружающей среды. При этом ваш быт, питание, привычки, работа должны быть подчинены одной идее - рождению здорового ребенка.
Здоровье отца будущего ребенка так же важно, как и здоровье его матери. Мы почти не задумываемся о мужском репродуктивном здоровье, если партнерша легко беременеет. Однако не следует забывать, что сперма может сохранять способность к оплодотворению, будучи одновременно прекрасной питательной средой для любых микроорганизмов, включая вирусы. Хронические простатиты, например, часто остаются нераспознанными, так как строение мужской уретры (мочеиспускательного канала) таково, что клинические признаки инфицирования могут долго не появляться. Ряд заболеваний, перенесенных подростками в период полового созревания, могут оказать отрицательное влияние на формирующееся репродуктивное здоровье. Кроме того, общее и репродуктивное здоровье на 70 - 75% определяются экологической обстановкой, образом жизни, социальными и экономическими условиями, и лишь 25 - 30% приходятся на медицинские факторы, к которым относятся и наследственные особенности организма.
Каких специалистов желательно посетить до зачатия?
Всем женщинам, собирающимся зачать ребенка, делают общий анализ крови (важны показатели гемоглобина, количества эритроцитов, лейкоцитов и др.), биохимический анализ крови, общий анализ мочи, а также мазки и исследование крови на половые инфекции: многие из них оказывают вредное воздействие на плод.
Супругам нужно посетить медико-генетическую консультацию. Проконсультироваться у терапевта. Задачей, которого является выявление и лечение хронических заболеваний (сердечно-сосудистой системы, болезней почек, сахарного диабета, заболеваний щитовидной железы, анемии, тонзилита, дисбактериоза, иммунодефицитных состояний и т.д.). Наличие хронических заболеваний может сильно осложнить течение беременности, поэтому очень важна их диагностика и лечение еще до зачатия. Необходимо заранее наведаться к стоматологу и решить все стоматологические проблемы.
Женщине рекомендуется обследоваться у гинеколога. Общий осмотр, УЗИ, определение гормонального профиля и некоторые тесты функциональной диагностики (измерение базальной температуры) позволят оценить состояние ее репродуктивной системы, чтобы при необходимости провести коррекцию патологии, приводящей к проблемам с деторождением.
Будущему отцу желательно проконсультироваться у уролога и андролога, поскольку многие заболевания половой сферы, неблагоприятно влияющие на репродуктивное здоровье, могут протекать в скрытой форме (например, воспаление предстательной железы).
Помимо визитов к врачам, обоим партнерам необходимо сдать анализы — провериться на инфекции, передающиеся половым путем (хламидиоз, микоплазмоз, уреаплазмоз), наличие вируса герпеса, цитомегаловируса, токсоплазмоза, исключить сифилис, ВИЧ, гепатиты В и С.
Хроническая, своевременно не выявленная и не вылеченная вирусная или бактериальная инфекция является одним из основных факторов невынашивания беременности. Даже при отсутствии прямого воздействия на плод инфекционный процесс приводит к развитию хронического эндометрита, эндокринным и аутоиммунным нарушениям, вызывающим отклонения в развитии эмбриона (плода), вплоть до его гибели.
Направление на эти анализы даст гинеколог или терапевт. Женщине нужно обязательно проверить напряженность иммунитета к краснухе, и если он недостаточен, то сделать прививку не менее чем за 3 месяца до зачатия.
В каких случаях будущим родителям настоятельно рекомендуется проконсультироваться с генетиком перед зачатием желанного ребенка?
- Если кто-либо из родителей в любой период жизни находился близко к источнику радиации.
- Если кто-либо из них работал маляром, рентген-лаборантом, был занят на вредном химическом производстве.
- Если по состоянию здоровья им часто проводили рентгенологические исследования или они принимали лекарства, обладающие тератогенным (вызывающим «поломки» генов) действием.
- Если супруги являются пусть дальними, но кровными родственниками и если будущей маме более 35, а будущему папе более 40 лет: в этом случае риск рождения ребенка с наследственной патологией значительно возрастает.
- Если у пары (а также у родственников будущих родителей) были случаи мертво рождения, рождения ребенка с пороками развития, с наследственной патологией (синдром Дауна, гемофилия, муковисцидоз и т.д.).
- Если женщина страдает повторными выкидышами, невынашиванием беременности (это может быть связано с генетической патологией).
Кроме того, чтобы снизить риск мутаций (поломки генов), приводящих к рождению больного ребенка, женщинам до наступления беременности желательно принимать фолиевую кислоту, витамины, микроэлементы (дозировку и правила приема можно узнать у гинеколога женской консультации). Если у Вас в городе есть Генетический Центр, то к ним можно обратиться за конкретными рекомендациями по зачатию. Они, как правило, не занимаются только проблемами наследственных заболеваний и бесплодия, как часто думают, но и с удовольствием обследуют "нормальную" пару. Чаще всего обследуют на наличие хронических инфекций, таких как хламидиоз, микоплазмоз, уреоплазмоз и т.п. Найденные инфекции желательно пролечить до наступления беременности, обязательно пройдя этап иммунокоррекции и восстановительный этап.
Беременность противопоказана, если…
Современная медицина значительно сократила список заболеваний, являющихся абсолютными противопоказаниями к вынашиванию беременности и родам. Так, сегодня познать радость материнства могут даже женщины с некоторыми формами порока сердца или больные сахарным диабетом. Однако противопоказанием к беременности по-прежнему остаются:
- состояния, несовместимые с вынашиванием (эпилепсия);
- заболевания, при которых беременность и роды представляют угрозу для жизни женщины:
- тяжелый порок сердца с нарушением кровообращения;
- тяжелая гипертоническая болезнь с нарушениями кровообращения;
- цирроз печени;
- заболевания легких с дыхательной недостаточностью;
- заболевания почек, приводящие к хронической почечной недостаточности (гломерулонефрит и др.);
- системные болезни соединительной ткани (красная волчанка);
- онкологические заболевания.
В некоторых из этих случаев врачи даже могут рекомендовать женщине хирургическую стерилизацию как самый надежный метод предохранения от смертельно опасной беременности.
Помимо абсолютных противопоказаний к наступлению беременности существуют и временные, связанные с тем или иным состоянием организма будущих родителей. Так, не рекомендуется допускать наступление беременности во время обострения хронических болезней и при инфекционных заболеваниях, в течение года после каких-либо хирургических (полостных) операций, во время резкого снижения веса, а также на фоне проведения различных курсов лечения (химиотерапия, облучение) и приема препаратов, противопоказанных при беременности. Наступление беременности в этих обстоятельствах может представлять опасность для здоровья матери или плода (либо обоих вместе), но по прошествии времени с улучшением состояния здоровья и прекращением приема несовместимых с беременностью препаратов женщина вполне может забеременеть, выносить и родить здорового ребенка.
Если вы решились сделать для своего будущего ребенка все возможное, начав подготовку к его появлению еще до его зачатия, - не сомневайтесь в том, что вы приняли правильное решение! Кто поможет неискушенной паре разобраться со всеми возникающими при подготовке к беременности вопросами, составить индивидуальный список необходимых обследований и т.д.? Сейчас это не проблема. Кроме государственных медицинских учреждений типа женских консультаций, поликлиник, центров планирования семьи, появились специализированные негосударственные структуры, предоставляющие консультации перинатологов, андрологов, психологов. Главное - ваше желание!
P.S. - Если вы уже беременны и рады этому - мы тоже рады за вас. Пусть вас не обескураживает и не приводит в отчаяние тот факт, что вы по неведению проигнорировали рекомендации медиков по подготовке к беременности. Обратитесь - непременно вместе с отцом будущего ребенка - к специалистам, и вы получите необходимую помощь - и медицинскую, и психологическую.
ПЛАНИРОВАНИЕ БЕРЕМЕННОСТИ
1. Правда ли, что при частой половой жизни сперматозоиды не успевают образовываться, и вероятность зачатия уменьшается (вариант – становятся неполноценными, недостаточно быстрыми и пр; идея – при планировании беременности надо воздерживаться от частого секса, чтобы дать время созреть достаточной порции сперматозоидов)?
Неправда. Успевают. Качество спермы конечно зависит от времени воздержания, но больше от его увеличения. При планировании беременности вообще не надо воздерживаться и придерживаться строгих ритмов, правил, календарей; нельзя заниматься этим по расписанию. Это творческий процесс, это в первую очередь – акт любви, и он должен быть добровольным и тогда когда хочется, а не тогда, когда, как Вам кажется, это нужно. Исключения – инсеминация, ЭКО, редкая половая жизнь (командировки и пр), но и не зря вспомогательные репродуктивные технологии не дают высокого процента зачатия. 
2. Обследование перед планированием беременности.
– терапевт
– стоматолог
– прививка против дифтерии после 16 лет – каждые 10 лет. Всем взрослым в семье. Защита и пассивная иммунизация будущего ребенка. 1 мес предохранения.
– антитела к краснухе и при отсутствии иммунитета – прививка. 3 мес предохранения. Повторное определение титра антител, чтобы убедиться, что образовался напряженный иммунитет.
– спермограмма
– УЗИ органов малого таза – два раза за цикл (перед и после месячных)
– ТТГ, антитела к щитовидке
– свертывание крови (гемостазиограмма) + антитела к фосфолипидам + волчаночный антикоагулянт + антитела к ХГЧ
– общий анализ крови, мочи
– кровь на РВ, ВИЧ, гепатиты В и С
– антитела к герпесу, ЦМВ, токсоплазмозу – IgM и IgG, с титрами. При обострении этих инфекций планировать нельзя.
– ПЦР на «скрытые инфекции» – хламидии, микоплазмы, уреаплазмы, ЦМВ. И на нескрытые – стрептококк, трихомониаз, гонорея. Лечение острых инфекций вдвоем с мужем. Весь цикл лечения -предохранение презервативом.
– измерение ректальной температуры – во-первых чтобы понять при задержке, на что больше всего рассчитывать, во-вторых, если не будет какое-то время получаться, и Вы пойдете к врачу, Вы уже принесете ему огромное количество необходимой информации. В-третьих, так проще рассчитывать благоприятные дни :)
3. Обследование после замершей беременности (выкидыша)
– гистология удаленных тканей (многого не ждите, максимум что можно найти – признаки специфической вирусной инфекции, например, герпеса)
– спермограмма (плохое качество может быть одной из причин)
– УЗИ органов малого таза – два раза за цикл (перед и после месячных)
– ТТГ, антитела к щитовидке
– свертывание крови (гемостазиограмма) + антитела к фосфолипидам (волчаночный антикоагулянт)
– кровь на РВ, ВИЧ, гепатиты В и С
– антитела к герпесу, ЦМВ, токсоплазмозу – IgM и IgG, с титрами. Лечение обострений.
– обычный мазок на флору, при необходимости – посев с определением чувствительности к антибиотикам и противогрибковым препаратам.
– ПЦР на «скрытые инфекции» – хламидии, микоплазмы, уреаплазмы, ЦМВ. И на нескрытые – стрептококк, трихомониаз, гонорея. Лечение острых инфекций вдвоем с мужем. Весь цикл лечения -предохранение презервативом.
– гормоны крови на 5-7 день цикла: ЛГ, ФСГ, эстрадиол, пролактин, ДГЭА-С, тестостерон.
– при повторных выкидышах – медико-генетическое консультирование
Не переживайте, если причину так и не найдут, это чаще всего и бывает, многие генетические отклонения и последствия естественного отбора так и остаются невыясненными. Поэтому обследование проводят не для выяснения причин, а просто для выяснения ситуации в организме. поиска недолеченности и устранения.
4. Подготовка к планируемой беременности после обследования.
– поливитамины (лучше для беременных и кормящих).
– суточная доза йода – 200 мкг. При недостатке йода в поливитаминах, дополнительный прием калия йодида. Йодированная соль – недостаточная доза. При недостаточной насыщенности организма матери йодом до беременности, во время беременности дефицит не успевает восполниться. Интеллектуальный уровень ребенка закладывается с самых ранних сроков развития. – дополнительно к поливитаминам фолиевая кислота по 2-4 мг в сутки обоим супругам. Регулярный прием обоими родителями лечебных доз фолиевой кислоты в течение полугода резко снижает частоту пороков развития нервной системы у плода.
– постепенное уменьшение общего времени общения с компьютером, рационализация рабочего дня (регулярные перерывы, отказ от сверхурочной работы)
– здоровый образ жизни, питания, свежий воздух.
– пока Вы предохраняетесь, или в первой фазе цикла планирования хорошо бы съездить в двухнедельный полноценный отпуск – со сменой климата, самолетом и всяческими нагрузками. Отдохните, чтобы был запас здоровья и сил и не было сожалений о том, что в этом году отпуск не удался и неизвестно теперь насколько :). Отдохните как следует, потому что потом никуда ездить будет нельзя.
5. Нужно ли отменять занятия спортом, в тренажерном зале, в бассейне, когда планируешь беременность
Не нужно, пока не узнаете, что беременна. Тогда отменяете упражнения на пресс, силовые. Бассейн можно и нужно оставить. Можно записаться в специальные группы для беременных на специальную гимнастику.
6. Беременность не наступает ЦЕЛЫЙ месяц-два-три-пять-семь-девять. Помогите!
Бесплодие – это ненаступление беременности в течение 13 овуляторных циклов без предохранения при регулярной половой жизни. Ненаступление беременности раньше – это не болезнь, и тут нечего лечить. И совсем не о чем беспокоиться, даже если предыдущие беременности наступали с первого раза, даже если Вам, по-Вашему, много лет, даже если все подруги забеременели, даже если все Вам говорят, что это ненормально. Нормально. Лечить пока нечего. Но обследоваться женщине надо и вне планирвоания беременности раз в полгода, так что после истечения этого срока планирования, можете придти на обследование – УЗИ, мазок. Измеряйте ректальную температуру с самого начала планирования, чтобы было с чем придти к врачу. Единственное исследование, которое вы можете сделать, не дожидаясь года, – это спермограмма.
7. Какова нормальная частота половой жизни?
Для души – как вас обоих устраивает. Для зачатия – очень сильно зависит от параметров спермограммы. Все-таки оптимально – через день-два. Два-три раза в неделю, которые считаются нормой, очень относительны – потому что если они происходят только по выходным – то это нерегулярный секс. Не надо «беречь» сперматозоиды – чем чаще они расходуются (в разумных пределах), тем быстрее образуются новые. Разумные пределы – это через день-два. Тогда и получаются необходимые два-три раза в неделю.
Только не надо делать из планирования беременности самоцель и заставлять другого и себя делать «это» когда не хочется, а надо. Это редко приводит к желаемому результату, а атмосферу в семье накаляет. В конце концов, вы не доноры половых клеток и живете вместе не ради планирования, а ради друг друга. И ребенка планируете ради друг друга, а не как самоцель.
8. Планирование пола ребенка до зачатия.
Невозможно. Только в программе ЭКО и ИКСИ – когда отбираются сперматозоиды с определеным набором хромосом. Это не есть хорошо с точки зрения естественного отбора, и должно использоваться только при наследственных заболеваниях, сцепленных с полом, когда нежелательно рождение, например, мальчика, поскольку вероятность его заболевания гораздо выше, чем девочки (гемофилия).
Возможно узнать пол ребенка на относительно ранних сроках – взяв его клетоки и изучив их хромосомный набор. Клетки берутся или из крови пуповины (кордоцентез) или из амниотической жидкости, окружающей зародыша (амниоцентез). Эти манипуляции требуют введения иглы и забора нужной жидкости, и сопряжены с риском прерывания беременности.
Так что планирование и узнавание пола до того, как он виден на УЗИ, небезвредно, и должно проводиться только по медицинским показаниям.
9. Несовместимость по группе крови и резус-фактору.
Если женщина резус-отрицательна, а мужчина резус-положительный, ребенок может быть как резус-отрицательным, так и положительным. Резус – это специальный белок на поверхности клеток крови человека. Если такие клетки попадают в кровь человека, у которых их нет, он на них образует антитела, которые разрушают чужие клетки. При недолгом контакте разной крови (первая беременность резус-отрицательной женщины резус-положительным плодом, смешивание крови происходит во время родов) антитела образуются. но не успевают подействовать на клетки плода, потому что уже произошли роды. Антитела продолжают существовать в крови несколько лет, и при второй беременности резус-положительным плодом они уже готовы, и при попадании клеток плода в кровоток матери, начинают их разрушать. В норме и при второй и последующих беременностях смешивание крови происходит только во время родов, и это не так страшно. Но к сожалению, в современных условиях проницаемость плаценты часто бывает повышена во время беременности, и кровь ребенка может попадать к матери в течение беременности, антитела успевают образовываться (2 недели) и действовать во время беременности. Поэтому резус-конфликт может развиться и в первую беременность. Причем не имеет значения, чем окончилась беременность – родами или прерыванием, важен срок и наличие антител. Клетки крови начинают образовываться на 7 неделе, поэтому и антитела могут появиться не раньше этого срока – с этого момента надо проверять их наличие в крови каждый месяц.
Перед планируемой беременностью резус-отрицательной женщине надо проверить уровень антител к резус-фактору в крови. Если их нет, беременность планируется, начиная с 7 недель каждый меясц определяется уровень антител, если их нет вплоть до окончания беременности, в течение 72 часов после окончания (любого и на любом сроке) необходимо ввести инъекцию антирезусного Д-иммуноглобулина. Он препятствует оразованию антител после смешивания крови по время окончания беременности. Этот препарат надо закупить во время беременности и держать в холодильнике, ибо неизвестно, когда беременность закончится, а ни в роддомах, ни в больницах могут не предложить уколоть иммуноглобулин, и Вы сами должны напомнить об этом врачам и принести свой препарат.
Если антитела есть, можно их удалить из крови методом плазмафереза, можно блокировать их синтез гормональными препаратами, можно подождать. Они постепенно выводятся из крови, лучшая профилактика резус-конфликта – большой интервал между беременностями.
Если женщина резус-положительна, никакого резус-конфликта у нее быть не может, ибо у нее самой есть реузс, и к нему не могут образовываться антитела.
Группы крови тоже кодируются специальными белками на поверхности клеток крови. 1 группа (0) означает отсутствие этих белков – «отрицательная» кровь. 2 – группа А, белок А. 3 – группа В. 4 – группа АВ. Если у женщины нет какого-то белка, который есть у мужа, у ребенка тоже может быть отцовский белок, и у отрицательной по этому белку женщины могут образовываться антитела и действовать, как при резус-конфликте. Такая ситуация развивается гораздо реже, чем резус-конфликт, но о ней тоже надо помнить и определять уровень антител к группам крови тоже начиная с 7 недель беременности.
Конфликт может быть, если у женщины 1 группа крови (0), а у мужчины – 2 (антитела к белку А), 3 (к белку В), четвертая (к обоим антитегам); если уженщины 2 (А), а у мужчины 3 (В) или 4 (АВ) – антитела к антигену В; если у женщины 3 группа (В), а у мужчины 2 (А) или 4 (АВ) – антитела к антигену А.
Так что несовместимости по резус-фактору и группам крови нет как таковой, и разные резусы не означают невозможности забеременеть и выносить здорового ребенка.
10. Идеальный интервал между беременности – после естественных родов и после кесарева сечения 2 года, после кесарева – 3 года. После прерывания беременности – 3-6 мес.
11. Что делать, если сперма вытекает из влагалища?
Во-первых, в течение часа после близости надо полежать на спине или на боку. Время вылеживания зависит от времени разжижения спермы, этот параметр отпределяется при анализе спермограммы, но как правило больше часа он не бывает, поэтому это максимальный срок.
Во-вторых, вся не вытечет. Вам кажется, что вытекает все. Не все.
В-третьих, во время овуляции, когда зачатие возможно, отверстие шейки матки открыто, и все условия благоприятствуют засасыванию спермы в канал шейки матки. Если вы последите за собой, Вы увидите. что все-таки во время овуляции не вытекает или не так сильно.
Всегда конечно есть способ борьбы, можно например, делать инсеминацию, вводя сперму непосредственно в канал шейки матки, но это излишне. На самом деле это проблема только психологическая, а на зачатие совсем не влияет.
12. Беременность не наступает. По графикам – отсутствие овуляции. Что мне попить для стимуляции овуляции?
Во-первых, «не наступает» означает – больше года регулярной половой жизни без предохранения. Раньше ничего «пить» не надо.
Во-вторых, отсутствие овуляции чаще ставят по графикам, чем оно есть на самом деле. Например, совершенно не обязательно температура второй фазы должна быть выше 37: В общем, графики надо анализировать, может быть, овуляция все-таки есть. А причины бесплодия могут быть совсем другими. И первое что надо делать – это проверять спермограмму.
В-третьих, если ее действительно нет, то надо разбираться с причинами. Надо обследовать гормональный статус – сдать кровь на 5-7 день цикла на гормоны: ЛГ, ФСГ, эстрадиол, ДГЭА-С, тестостерон, пролактин, кортизол, ТТГ. Важно не само отклонение гормона, а то, что это отклонение вызывает ановуляцию. Т.е. боремся мы не за цифру гормона, а за овуляцию. А поскольку причине е отсутствия может быть множество, нельзя «попить» что-то универсальное для ее стимуляции – не поможет и навредит. Например, кломид (клостилбегит) нельзя принимать при недостаточном уровне эстрогенов, он только навредит. И вообще стимуляция овуляции это небезопасная процедура, и одной ее недостаточно для беременности, нужно еще поддержать вторую фазу, нужно следить за ответом организма, – в общем, нужно все это делать ТОЛЬКО под контролем лечащего врача. Иначе риск навредить больше, чем польза.
Стимулировать овуляцию, даже если это решение принято, можно только после убеждения в проходимости маточных труб. Обязательно гистеросальпингография (рентгеновская) или лапароскопия. УЗИ-проверка проходимости маточных труб – необъективное исследование.
И вообще лечением бесплодия занимается очный специалист. Все остальное – потеря времени и здоровья и может нанести непоправимый вред.
13. Как зачать близнецов? Правда ли, что после отмены КОК вероятность зачати близнецов возрастает? Правда ли, что при стимуляции овуляции препаратами эта вероятность возрастает? При инсеминации? При ЭКО? Правда ли, что эта способность передается по наследству?
Эта способность действительно наследуется в том смысле, что если в роду (причем не важно – у Вас или у мужа) – были близнецы (однояйцевые или разнояйцевые), то вероятность Вам зачать близнецов выше, чем если в роду нет. Но категоричности в этом правиле нет. И без наследственной предрасположенности они могут родиться, и с наследственной предрасположенностью могут не родиться.
При ЭКО – да, специально подсаживают несколько эмбрионов в надежде на естественный отбор. Иногда выживает несколько.
При инсеминации вероятность не повышается, просто не с чего – инсеминация – это введение обработанной спермы не во влагалище, а непосредственно в матку. Сперма та же, яйцеклетки те же, вероятность не повышается.
При стимуляции овуляции несколько повышается, это зависит от доз применяемых препаратов, и это известно заранее – на УЗИ видно количество созревших яйцеклеток и образовавшихся желтых тел.
После отмены КОК вероятность практически не повышается. Иногда отмена КОК сама по себе является стимуляцией овуляции. Но все-таки рассчитывать на это нельзя, т.е. вероятность изменяется не так заметно глазу, как при ЭКО, например.
Так что специально зачать близнецов можно – как и планировать пол – только при ЭКО. И то полной гарантии нет.
Кстати, образование близнецов – не есть норма для человека. Это генетическая особенность созревания яйцеклеток или развития зародыша, поэтому она и наследуется. И это некоторое отклонение. Человеческий организм все-таки не приспособлен для полноценного вынашивания двоих – чаще всего он справляется, но риска больше, чем при обычной беременности. Поэтому специально планировать близенцов и испытывать судьбу – и хорошо, что не получается :)
14. Какая поза лучше для зачатия (если есть загиб матки кзади,:) Правда ли, что с загибом матки не забеременеешь
Абсолютный миф. Загиб матки (отклонение ее кзади) чаще всего является анатомической особенностью и сам по себе никак не мешает ни зачатию, ни вынашиванию. Если очень хочется создать видимость бурной деятельности по планированию – можно вместо позы «Березка» лежать после полового акта на животе. Но как бы вы ни лежали и что бы ни делали, сперматозоиды попадут в трубу через 90с, не глядя на то, куда повернута ваша матка.
Другое дело, что если раньше матка была расположена по-другому, ее смещение и фиксация в загибе, особенно при болезненном осмотре на кресле, попытках выведения, болезненности при половом акте в некоторых позах – все это является косвенными признаками спаечного процесса в малом тазу. Иногда спайки могут мешать зачатию, но никогда сам факт загиба матки (ретрофлексии).
15. В какое время года лучше планировать беременность
Лучше ее не планировать на определенное время года, месяц, знак зодиака и пр. Чтобы избежать лишних разочарований и уроков.
16. Как планировать беременность, если есть сезонная аллергия (на цветение и т.п.)
Разобраться с препаратами, которые Вы принимаете, подобрать с терапевтом или аллергологом препараты, которые Вы сможете принимать при беременности, и планировать на здоровье. Подгадать под определенные месяцы, чтобы беременность не пришлась на весну, не удастся, об этом даже не думайте.
17. Пиво и планирование беременности
Конечно при планировании показан здоровый образ жизни. Но это не значит что надо мужа за полгода лишать бутылочки пива в выходной. Во всем надо знать меру. Систематическое употребление пива – это алкоголизм.
18. Сколько нужно предохраняться после приема алкоголя, антибиотиков, рентгена и пр. – жены/мужа
Женщине – один цикл, мужчине в идеале – 3 месяца. После приема больших доз витамина А (аевит) – женщине до 6 мес.
19. Резко бросить курить – не вредно ли
Нет, не вредно, а очень полезно. В любом возрасте, при любом стаже, на любое время. Даже если Вы потом начнете снова, даже если Вы бросаете, как Марк Твен, все равно каждый эпизод бросания – это полезно. Это доказано. Все самое главное у ребенка закладывается в самом начале, когда о беременности Вы не знаете, он формируется на том исходном фоне, который у Вас в организме существует во время планирования, ДО беременности. Поэтому пока Вы постепенно будете себя жалеть, уменьшая по одной сигарете в день, он полностью сформируется на фоне хронической гипоксии и химической обработки токсинами и канцерогенами. Если Вы курите и задумываетесь о планировании – бросить курить – это Ваше первое дело, до проверки иммунитета к краснухе. К курению существует только психологическая зависимость, поэтому для Вашего организма резкая отмена никаких опасностей не представляет
20. Зависит ли наступление беременности от оргазма
Нет, никак
21. Какие прививки можно делать при планировании беременности, сколько после них предохраняться
Если Вам более 26 лет или если Вам не делали укол под лопатку в последнем классе школы – прививка от дифтерии АДСм.
Прививка от гепатита В – необязательна, но очень желательна. Сейчас им заражаются не только люди из «групп риска» – у стоматолога, в больнице, в косметическом салоне – где угодно. Прививка состоит из 3 вакцинаций, вторая – через месяц после первой, третья – через полгода. Через цикл после третьей можно планировать.
От краснухи, если нет иммунитета по крови. Планировать можно после образования защитного титра IgG и исчезновения IgM из крови. как правило – это 2-3 цикл после прививки.
От гриппа, если Вы обычно ее делаете, совпадает сезон, Ваша работа или семья (ребенок школьного возраста) связана с высоким риском заболеть в эпидемию. Предохраняться после прививки инактивированной вакциной не нужно, ее можно делать даже во время беременности.
Все прививки надо делать импортными вакцинами.
22. Что лучше для проверки проходимости труб – рентгеновская гистерография (ГСГ, МСГ) или ультразвуковая (ЭхоСГ)? Правда ли, что от первой развиваются спайки в трубах, она болезненна и неинформативна, а вторая безболезненна? На какой день цикла они делаются?
Лучше рентгеновская ГСГ (гистеросальпингография). Она делается на 18-22 день 28-дневного цикла, болезненность зависит от Вашего психологического настроя и обычной болезненности Ваших менструаций – ощущения соответствуют таковым в первый день менструации. Их можно уменьшить с помощью подготовки: за неделю до процедуры но-шпу по 3 таб в день, валериану и бромкамфору, в день процедуры – укол баралгина. В основном это делается не для самого обезболивания, потому что ощущения терпимые, а для снятия спазма с маточных труб, чтобы не получить ложноотрицательного результата, когда из-за спазма трубы будут казаться непроходимыми. Лучшей профилактикой спазма является отсутствие страха у Вас.
Спайки от ГСГ не развиваются, воспалительных осложнений она не дает, если сделана правильно! Перед процедурой обязательно берется мазок на флору. И при наличии воспалительного процесса она не делается из-за опасности занесения восходящей инфекции – из влагалища в матку.
ЭхоСГ – введение в матку жидкости и УЗИ, фиксирующее наличие этой (?) жидкости в брюшной полости – т.е. вышедшей через трубы. При этом самого процесса прохождения жидкости по трубам на УЗИ не видно, так же как не видно формы трубы и матки, просвета, сложностей прохождения, затрудненной проходимости, из какой именно трубы пошла жидкость, как она распределилась в малом тазу, нет ли там спаек – всего того, что видно на ГСГ, после заполнения контрастом всех открытых полостей.
Срок 31 неделя. Вес 1700 . Тазовое предлежание (еще и ножки скрестив. В интернете пишут "поза Будды"),однократное обвитие. Степень зрелости плаценты 2 (!!!).
В городе, где проживают родители,больница и медицина давно застыли, но т.к.поставили угрозу, то транспортировка мне была запрещена, и положили меня на сохранение с отслойкой плаценты и ретрохориальной гематоммой. Ох,девченки,,, чего мне, человеку мнительному,и чрезмерно,воспримчивому... Я плакала,знаю,что неприятная,но не могла остановиться, да и любимого рядом не было. Лечили ношпой, уколами ношпы, дюфастоном. Были жудкие запоры, которым сменялись недельной диарией.анализы крови были не очень.Я по своей неопытности не обратиться на это должного внимания,фибриноген 6,0г/л при норма до 4,0,АПЧВ-50сек,при норма-45сек,и лимфоциты стоико держались, то 55,то57при норма до 40.через 2недели положили девушку на сохранение,оказалась замершая беременность,Я так за нее переживала, а на след. День на узи у меня тоже замершая беременность сроком 1-2 дня,плод 8 недельной.Я думала не переживу, узи перепроверила в другом городе, но сердечко не билось.так и я потеряла маленького. Ретрохориальная гематомма как было стала рассасываться, но увеличилась по площади, так Я и не поняла. Была чистка -вакуумная аспирация,но через несколько днях у меня начались сильное кровотечение, меня ночью привезли в больницу, на след день на узи остатки плодного яйца,обстоятельства чистка,но уже не знаю какая, помню что мне вкололи 2укола внутривенно через 1иглу,при этом проколов вену, но мне было не до нее,мне было так плохо, что жизни не чувствовала. еще Очень важно, мне Врач,которую Я предупреждала,что у нас с мужем может быть резус -конфликт (у меня отрицательный,у мужа -положительный)забыла об этом, а Я и не знала, что после чистки тоже надо делать антирезусный иммуноглобулин.Я вычитала в инете ночью в пятницу, всю ночь нервничала, плакала, а утром в субботу мы направились в роддом,а Врача нет!у нее выходные! Дали мне после жудкой истерики поговорить по телефону,она мне сказал,что забыла,и все!все у нее просто и пофиг на меня. Но найдете,сделайте.... Найти было очень сложно,нигде нет в ближайших городах, ни в перинатальных центрах -Нигде,да еще и выходные,а заказывать надо заранее. Но кто же знал.У меня снова нервничала срыв. Когда мы уже отчаялись, то нашли случайно 1ампулу в одной аптеке в другом городе. Мужем тут же помчался в соседний город, привез в холодильнике,потом в роддоме 2 часа прогревалось,и вкололи спустя 7дней после чистки.не знаю,было ли так у кого -нибудь, и каковы последствия и будет ли польза от позднего иммуноглобулина,который мне вкололи полностью,а надо было всего пару кубиков, а мне Сделали всю ампулу... Девочки есть такие же среди присутсвующих здесь??? Далее меня выписали. Начались молочница, лечились.сказали предохранятся и ждать восстановления цикла. Первые месячные пришли через 32дня после 2 чистки, делала узи,остался рубец в матке и очень маленький эндометрий.
Спустя 2 месяца после чистки,как-только я стала немного отходить,так вдруг у меня неприятность. Вечером после ванной я вытералась, и вдруг вена на правой руке в месте локтевого сгиба вздулась,а потом стала прятаться,а вернее вене образовывались шарики.так у меня возник тромб в вене,в которую делали уколы наркоза во время 2чистки .вот Теперь я лечусь уже почти месяц, уколы фраксипарина, детралекс, тромбо асс.Господи, это еще надолго. Меня охватывает Ужас. Не знаю,что делать.А сегодня получила анализы.обнаружены слабовыраженные признаки антифосфолипидного синдрома, при беременности они были в норме. Девочки, как жить? Что делать?всякие моя жизнь в последнее время -слезы, среди,глубоко депрессии.Я просто в отчаянии,не знаю что обследовать?.Что со мной, не могу справиться. А начиталась в инете всего, так вообще,страшно. Девочки,помогите пожалуйста. Подскажите,что обследовать, какие анализы сдавать. HELP me,please!
Да,чуть не забыла,Я часто(каждый месяц)и долго болею простудными заболеваниями, помогают только уколы.и лимфоциты тревожат.Подскажите, что проверить?
Извините за некоторый сумбур, столько всего в голове, и все хочется изложить...
Всем привет, сегодня случился внеплановый визит к врачу.
Ночью снился кошмар о том, что я увидела кровь на прокладке и вызываю себе скорую.
Я не по наслышке знаю, что это такое, т.к в анамнезе 2 выкидыша ( зб 12 недель и выкидыш на 8, последний - чуть больше года назад.
Утром не смогла встать из-за токсикоза, встала только в 3 часа дня и увидела на прокладке розоватые выделения
Начала паниковать, дернула мужа с работы, т.к живем загородом и скорая ездит только по вызову фельдшера, которого хрен найдешь
Через полчаса мы уже летели в ближайшую больницу, меня успокаивало только то, что других признаков нет и я чувствую себя хорошо
Врач посмотрела меня, никаких выделений нет, значит, покапали ночью и прекратились. Выписала дюфастон и пустырник, постельный режим.
Узи не сделали - нет врача сегодня
Завтра пойду сдавать еще раз ХГЧ и коагулограмму
В четверг к врачу, она спец по сложным беременностям, невынашиваниям и тромбофилии, резус-конфликту ( весь мой набор )
А пока лежу и переживаю, пытаюсь себя успокоить, что это могут быть просто микро трещинки из-за вчерашнего секса с мужем (мы очень аккуратно )
У кого были розоватые выделения нс таких сроках, что говорили врачи?
Арбатова М.
Меня зовут женщина
В детстве меня пугали бабой-Ягой, в юности — гинекологом. Все педагогические оговорочки и весь ученический фольклор вели дело к тому, что наиболее хорошенькие и наиболее кокетливые девочки нарвутся на свой страшный суд именно в гинекологическом кабинете.
Одним из показателей состояния плаценты и признаков плацентарной недостаточности является степень зрелости плаценты. Этот показатель позволяет оценить структурные изменения в плаценте как физиологического, так и патологического характера, начиная со второго триместра беременности.
Созревание – это естественный процесс для плаценты, которая развивается таким образом, чтобы вовремя и полноценно обеспечивать постоянно меняющиеся потребности плода. Различают четыре степени зрелости плаценты при нормально протекающей беременности:
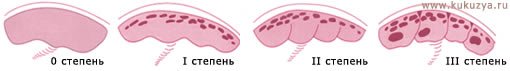
Степень зрелости плаценты
- нулевая степень(0) в норме до 30 недель беременности. Плацента имеет однородную структуру.
- первая степень (I) с 27 по 34 неделю беременности. В ткани плаценты появляются отдельные эхогенные включения, хориальная пластина становится слегка волнистой.
- вторая степень (II) c 34 - 39 неделю беременности. Волнистость хориальной пластины увеличивается; видны множественные мелкие эхопозитивные включения.
- nретья степень (III) после 37 недели беременности. Выраженная извилистость хориальной мембраны, плацента приобретает дольчатую структуру. В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьшением площади ее обменной поверхности, появлением участков отложения солей. А наступление III стадии до 35-37 недель беременности обычно расценивают как преждевременное (раннее) созревание плаценты - один из показателей плацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода. Причины преждевременного созревания плаценты различные: внутиутробные инфекции, гестоз, кровянистые выделения в первом триместре беременности, гормональные нарушения (например, сахарный диабет мамы), угроза прерывания беременности, беременность двойней и другие. При выявлении преждевременного созревания плаценты лечащим врачом назначается комплексное лечение при помощи лекарственных препаратов (например, актовегин, курантил, эссенциале) по улучшению функции плаценты и профилактики гипоксии плода. Также рекомендуется допплерометрия, КТГ - в 33-34 недели и повторное УЗИ через 1 мес. Позднее созревание плаценты встречается реже и характерно чаще всего для врожденных пороков развития плода. Однако факторами риска могут являться наличие сахарного диабета у будущей мамы, резус-конфликт, курение во время беременности. При задержке созревания плаценты повышается риск рождения мертвого ребенка. Однако нельзя забывать о том, что критерии оценки зрелости плаценты очень субъективны и могут отличаться у каждого врача УЗ – диагностики.
 Если пропал ребенок
Если пропал ребенок 

 Чечилова Светлана
Чечилова Светлана

В случае если пропал ваш ребенок. Подробные инструкции для родителей.
Отвечает Коноваленко Наталия Владимировна
гинеколог
ОТКРЫТ БЛАГОТВОРИТЕЛЬНЫЙ ФОНД ПО СПАСЕНИЮ ДЕТЕЙ ОТ АБОРТОВ
По благословению Высокопреосвященнейшего Тихона, архиепископа Новосибирского и Бердского, при соборе во имя святого благоверного князя Александра Невского на б...
Бесплодие - это серьезная проблема, с которой сталкивается немало семей. Причины его могут быть разнообразными. В этой статье речь пойдет об одной из наиболее "загадочных", связанной с "поведением" иммунитета.
Иммунитет защита или убийца
Бесплодие - это серьезная проблема, с которой сталкивается немало семей. Причины его могут быть разнообразными. В этой статье речь пойдет об одной из наиболее "загадочных", связанной с "поведением" иммунитета.
Существование сложных многоклеточных организмов, в том числе человека, невозможно без нормальной работы иммунной системы. Она защищает нас и от микроорганизмов, паразитирующих внутри нашего тела, и от собственных клеток, которые перестали выполнять свои функции и стали бесконтрольно размножаться (такие клетки называют "раковыми").
Чтобы обеспечить выполнение этих задач, в иммунной системе существуют специальные клетки. Они способны распознавать "чужаков" и убивать их. В борьбе с инфекциями участвуют также иммуноглобулины (антитела). Они образуются после контакта иммунных клеток с микроорганизмом-паразитом и являются строго специфичными: например, антитела против возбудителя ветряной оспы способны бороться только с этим возбудителем, но не с возбудителем кори, краснухи и т.п.
Чтобы уничтожить "чужих", иммунные клетки должны уметь отличать их от "своих". В основе такого распознавания лежат различия в структуре антигенов - специальных биологических молекул, которые могут вызвать в организме иммунный ответ клеток. Наиболее важным для такого распознавания являются антигены так называемого главного комплекса гистосовместимости (совместимости тканей), которые у человека названы лейкоцитарными, или HLA.
Каждый человек имеет уникальный набор HLA-антигенов. Все типы клеток организма, которые имеются у младенца на момент рождения, считаются "своими": иммунные клетки на них в норме не реагируют. Все, что от них отличается, становится "чужим". Так, "чужими" являются проникшие в организм бактерии иглисты; "чужими" становятся и свои клетки, если в них проникли вирус или бактерия с внутриклеточным циклом развития (например, хламидия), или произошла их злокачественная трансформация. "Чужими" для мужчин иногда оказываются их собственные сперматозоиды, для женщин - сперматозоиды, проникшие в половые пути, и даже развивающийся внутри материнского организма плод.
Почему так происходит?
Иммунитет на страже репродуктивного здоровья
Не все клетки организма доступны иммунным клеткам, циркулирующим в крови. Некоторые отделены специальными барьерами: например, нейроны головного мозга - гемато-энцефалическим; клетки сперматогенеза, обеспечивающие образование сперматозоидов в яичках, - гемато-тестикулярным (в первом случае барьеры существуют между кровью и тканью головного мозга, во втором - между кровью и тканью яичка). Это связано с тем, что в процессе развития у некоторых клеток появляются белковые структуры (антигены), отсутствовавшие на момент рождения и в первые дни жизни. Например, сперматозоиды появляются у мальчиков в 11-13 лет и содержат элементы, необходимые для оплодотворения и ранее не контактировавшие с иммунными клетками. Поэтому на них может развиться иммунный ответ, то есть начнут вырабатываться антитела. Чтобы этого избежать, сперматозоиды развиваются в специальных трубочках - сперматогенных канальцах, стенки которых пропускают кислород, гормоны, питательные вещества, но не позволяют контактировать с циркулирующими в крови иммунными клетками. На развивающихся сперматогенных клетках и зрелых сперматозоидах отсутствуют антигены HLA-комплекса. Кроме того, специальные клетки яичка вырабатывают особое вещество - Fas - которое вызывает быструю смерть лимфоцитов, проникших в ткани яичка. В снижении активности иммунных реакций участвуют и клетки яичка, вырабатывающие мужской половой гормон тестостерон (известно, что андрогены - мужские половые гормоны, как и другие стероидные гормоны, способны ослаблять иммунный ответ).
Беременность на первый взгляд напоминает в иммунологическом плане ситуацию, возникающую при трансплантации органа, поскольку плод содержит как антигены матери, так и "чужие" антигены отца. Однако иммунологическое распознавание чужеродного плода при нормально протекающей беременности обычно не приводит к его отторжению.
В чем причины иммунологической привилегированности плода?
Во-первых, эмбрион и образующийся после внедрения в матку трофобласт1 не имеет на своей поверхности высокоиммуногенных антигенов HLA. Кроме того, поверхность зародыша покрыта специальным слоем, защищающим его от иммунного распознавания.
Во-вторых, во время беременности в организме женщины происходят сложные перестройки, в результате которых иммунная система начинает вырабатывать меньше тех клеток, которые способны убивать "чужие" клетки, в том числе клетки плода. Многие из этих антител не только не повреждают развивающийся зародыш, но даже защищают его, предотвращая распознавание клетками-киллерами тканей плода.
Клетки плаценты выполняют функцию "универсальной карты идентичности", позволяя клетке плода быть распознанной как не чужеродной и избежать атаки специальных НК-лимфоцитов, которые убивают клетки, лишенные HLA. Одновременно трофобласт и печень плода производят вещества, также угнетающие активность иммунно-активных клеток. Как и клетки яичка, клетки плаценты вырабатывают фактор, приводящий к гибели лейкоцитов. Клетки материнской части трофобласта вырабатывают вещество, подавляющее работу клеток, убивающих чужеродные. Эти и ряд других механизмов обеспечивают подавление иммунологической реактивности материнского организма по отношению к развивающемуся плоду. Система антибактериального иммунитета (защита от бактерий) во время беременности, наоборот, активируется: увеличивается количество клеток-пожирателей (гранулоцитов и моноцитов) в крови матери, наблюдаются признаки их активации. Это обеспечивает надежную защиту от микроорганизмов-паразитов в условиях снижения активности специфического клеточного иммунитета.
|
1Трофобласт - часть зародыша, контактирующая с маткой и обеспечивающая обмен веществ с материнским организмом. |
Почему возникает иммунологическое бесплодие?
Несмотря на надежную защиту развивающихся половых клеток, иногда возникают ситуации, когда они подвергаются иммунной атаке.
У мужчин наиболее частой причиной этого являются острые и тупые травмы яичек, сопровождающиеся разрывом семенных канальцев и капилляров. При этом антигены попадают в кровь и вызывают иммунный ответ. Если травма была сильной, воспалительный процесс в яичке - орхит - обычно захватывает весь орган, при этом функциональная ткань, которая обеспечивает выработку сперматозоидов, замещается на соединительную ткань. Если повреждение не сопровождалось ярко выраженными болезненными ощущениями, то за счет естественных восстановительных процессов целостность гематотестикулярного барьера восстанавливается и выработка спермы продолжается. Но специфические антиспермальные антитела (АСАТ), которые начали образовываться после травмы, продолжают циркулировать в сперме и крови и нарушают образование сперматозоидов. При этом объектом иммунной атаки оказываются все сперматозоиды, образовавшиеся как в травмированном, так и в здоровом яичке. В присутствии АСАТ снижается подвижность сперматозоидов, происходит их агглютинация (склеивание между собой), оказывается практически невозможным прохождение через цервикальный канал в матку, нарушается акросомальная реакция2, без чего невозможно оплодотворение яйцеклетки даже "в пробирке". Такая ситуация получила название "аутоиммунное мужское бесплодие". По различным данным, от 5 до 40% мужчин из бесплодных пар имеют АСАТ; по результатам наших исследований, более чем у 20% мужчин причиной бесплодия являются аутоиммунные реакции против сперматозоидов. При этом некоторые врожденные особенности строения половых органов, например варикоцеле3, в несколько раз повышают риск развития иммунного бесплодия и орхита после субклинической травмы мошонки.
|
2Акросомальная реакция - выброс специальных ферментов при контакте сперматозоида с яйцеклеткой. |
Другой причиной развития антиспермального иммунитета являютсяурогенитальные инфекции. Принято считать, что одной из причин образования АСАТ на фоне инфекций является способность многих бактериальных, вирусных и грибковых организмов прикрепляться к мембране сперматозоидов и вызывать перекрестные реакции (в этом случае антитела вырабатываются не только к возбудителям инфекции, но и к сперматозоидам). Среди наиболее значимых следует назвать хламидии, микоплазмы, вирусы герпеса и папилломавируса. Следует подчеркнуть, что не все антитела, вырабатывающиеся против антигенов сперматозоидов, представляют угрозу для их функционирования. Из более чем 40 антигенов сперматозоидов и семенной плазмы лишь несколько связаны с нарушением оплодотворяющей способности.
АСАТ в слизи, вырабатываемой в канале шейки матки (цервикальной слизи), у женщин встречаются в несколько раз чаще (30-40%), чем у мужчин. Имеются некоторые количества АСАТ и у женщин, способных к зачатию. Возможно, они участвуют в устранении неполноценных сперматозоидов. Когда АСАТ у женщин становится слишком много, эти антитела мешают оплодотворению. В половине случаев выработка у женщины собственных АСАТ является реакцией на попадание в половые пути спермы партнера, содержащей антитела, что делает сперму более иммуногенной. Кроме присутствия мужских АСАТ, антитела против сперматозоидов могут вырабатываться у женщин под действием различных факторов, например при наличии урогенитальных инфекций, при увеличенном содержании лейкоцитов в сперме мужчин с неспецифическим бактериальным простатитом (воспалением предстательной железы), при повышенном количестве сперматозоидов в сперме и т.д. Но в случае наличия АСАТ в сперме у постоянного партнера, особенно класса IgA, антиспермальные антитела в слизи шейки матки у женщин вырабатываются практически всегда, и это резко уменьшает вероятность беременности.
Проявлением действия женских АСАТ является неспособность сперматозоидов проникать в слизь шейки матки. Это можно обнаружить при специальных лабораторных тестах, оценивающих взаимодействие сперматозоидов с цервикальной слизью.
Имеются многочисленные данные о снижении успеха ЭКО и ПЭ4 в тех случаях, когда АСАТ имеются не только в цервикальной слизи, но и в сыворотке крови женщин. По некоторым данным, АСАТ у женщин могут также оказывать вредное влияние на раннее развитие эмбриона, имплантацию и течение беременности. При наличии антиспермальных антител часто наблюдается невынашиваниебеременности.
Длительное присутствие в матке вирусов и условно-патогенных микроорганизмов также может приводить к иммунологическому бесплодию. Такие микробы являются препятствием для создания в предымплантационный период местного угнетения иммунитета внутри матки. Это угнетение необходимо для формирования барьера, который защищает зародыш от антител, способных его атаковать. Поэтому инфекцию рассматривают как один из основных факторов развития привычного выкидыша: женщины, страдающие невынашиванием беременности, в 60-75% случаев страдают хроническим воспалением эндометрия (внутреннего слоя матки).
Антифосфолипидный синдром (АФС) также является одной из причин привычного выкидыша. Зачастую единственным проявлением антифосфолипидного синдромаявляется именно невынашивание беременности. Фосфолипиды являются важной составляющей всех биологических мембран (к биологическим мембранам относятся стенки клеток), поэтому появление антифосфолипидных антител может стать причиной воспаления, вызвать нарушения свертывания крови, следствием чего являются недостаточность кровообращения в плаценте, тромбозы кровеносных сосудов, инфаркты (не снабжающиеся кровью участки) в плаценте. АФС обнаруживают у 27-31 % женщин с привычным выкидышем. Полагают, что у женщин с АФС образование тромбов в плаценте обусловливает потерю плода в основном после 10 недель беременности. Частота АФС повышается на 15% с каждым следующим выкидышем. Таким образом, АФС является не только причиной, но и осложнением привычного невынашивания беременности.
При выявлении аутоиммунного бесплодия и причин невынашивания беременности имеет значение обнаружение аутоантител к гормонам, то есть антител к своим гормонам(наиболее изучен гормон ХГЧ), а также антитела против ДНК.
|
4ЭКО и ПЭ - экстракорпоральное оплодотворение и перенос эмбриона, метод оплодотворения яйцеклетки "в пробирке" с последующим переносом зародыша в матку. |
Проявлением иммунологического конфликта матери и плода являетсягемолитическая болезнь плода. Она возникает, когда на эритроцитах плода имеется специфический антиген, полученный от отца и называемый резус-фактором, а у матери такой белок отсутствует (резус-отрицательная кровь). В результате у женщины могут начать вырабатываться антитела против эритроцитов плода, которые приводят к разрушению его эритроцитов. Поскольку в норме плод достаточно эффективно изолирован от иммунных клеток матери, такая реакция обычно развивается уже перед самыми родами или в момент родов, и плод не успевает пострадать. Но эти антитела будут представлять опасность для следующего резус-положительного плода.
Еще одним иммунологическим осложнением является тромбоцитопения - повреждение под действием материнских антител тромбоцитов плода. Обычно при этом снижены вес плода, содержание в крови лейкоцитов и лимфоцитов. Установлено, что в 3 из 4 случаев тромбоцитопения сопровождается наличием антител против отцовских HLA-антигенов плода.
Все описанные синдромы являются отражением гипериммунных состояний, то есть таких состояний, при которых система иммунитета работает слишком активно. Но в последние годы появились данные, что причиной патологии беременности может явиться и отсутствие иммунологического распознавания матерью плода. Было показано, что женщины, близкие с мужем по HLA-антигенам, например родственники, часто страдают привычным выкидышем. Исследования HLA-антигенов матери и плода при невынашивании беременности показали, что совпадающие с матерью по HLA-антигенам II класса плоды отторгаются чаще всего. Оказалось, что развитие "терпимости" иммунной системы матери к плоду при беременности является разновидностью активного иммунного ответа, предполагающего на начальном этапе распознавание и активную переработку чужеродных антигенов. Трофобласт, распознанный организмом матери, обусловливает не реакцию отторжения, а реакцию наибольшего иммунологического благоприятствования.
Диагностика и лечение
Диагностика иммунологического бесплодия должна быть комплексной, причем к специалистам - андрологу и гинекологу - должны обратиться обязательно оба супруга.
Мужчинам. Первым и обязательным этапом обследования является комплексное исследование спермы. Обнаружение АСАТ любым из лабораторных методов (MAR-тест, 1ВТ-тест, ИФА/ELISA И др.) позволяет установить существование аутоиммунных реакций против сперматозоидов. Если АСАТ покрыты более 50% подвижных сперматозоидов, ставится диагноз "мужское иммунное бесплодие". Поскольку нередко причиной развития антиспермального иммунитета являются уро-генитальные инфекции, обязательно надо обследоваться на хламидии, микоплазмы,герпес и другие возбудители. При этом нужно помнить, что выявляемость этих микроорганизмов у мужчин даже при использовании современных методов диагностики, таких как, полимеразная цепная реакция (метод обнаружения микроорганизмов по их специфическим ДНК и РНК), далеко не 100%.
Лечение мужского иммунного бесплодия базируется на данных об установленных причинах формирования данного состояния и может включать оперативные вмешательства, направленные на устранение непроходимости семявыносящего тракта и нарушений кровообращения, назначение различных гормональных и негормональных лекарственных препаратов, применение методов отмывки спермы для удаления антител с поверхности сперматозоидов с сохранением их функции. Нужно быть готовым к тому, что лечение может быть длительным. При отсутствии эффекта лечения в течение года может быть рекомендовано ЭКО и ПЭ с применением инъекции сперматозоидов непосредственно внутрь яйцеклетки (ИКСИ).
Женщинам. К развитию иммунологических нарушений часто приводят хронические воспалительные заболевания и генитальные инфекции, нередко у женщины обнаруживается эндометриоз (разрастание эндометрия - клеток внутреннего слоя матки в нетипичных местах).
Для обнаружения АСАТ у женщин применяются посткоитальный тест (ПКТ), тест взаимодействия сперматозоидов с ЦС "на стекле" (проба Курцрока-Мюллера) и непосредственное определение АСАТ. Привычный выкидыш, определяемый как две и более клинически обнаруженных потерь беременности на сроке до 20 недель, требует кариотипирования - определения числа и целостности хромосом в клетках трофобраста: в основе 60-70% ранних самопроизвольных выкидышей лежит изгнание генетически неполноценного эмбриона; полезно также определение динамики бета-ХГЧ и прогестерона.
При обследовании пациенток с невынашиванием беременности в обязательном порядке проводят исследование крови на аутоантитела.
Обычно проводится определение антител к фосфолипидам, к ДНК и к факторам щитовидной железы. Важное диагностическое значение для распознавания иммунных форм невынашивания беременности имеет определение генотипа супругов по HLA-антигенам II класса. Желательно проведение определения HLA-DR и -DQ антигенов.
Методы лечебных воздействий при иммунологических нарушениях репродуктивной функции у женщин зависят от характера нарушений, степени нарушений и общего состояния пациентки. Обычно лечение включает три этапа:
- общая иммунокоррекция и лечение сопутствующих заболеваний;
- подготовка к беременности;
- лечение во время беременности.
Обнаружение АСАТ в цервикальной слизи требует регулярного применения презервативов для исключения попадания спермы в половые пути и уточнения причин иммунных реакций против сперматозоидов: АСАТ у мужа, инфекции, гормональные нарушения и др. Лечение включает меры специфического и неспецифического характера, в качестве дополнительного способа лечения может быть рекомендована внутриматочная инсеминация спермой мужа. При обнаружении значимых количеств АСАТ в сыворотке крови лечение может потребовать продолжительно периода. Инсеминации и ЭКО до нормализации количества АСАТ в крови не рекомендуются.
Общая иммунокоррекция и лечение сопутствующих заболеваний направлено на устранение иммунодефицитного состояния, выявленного при обследовании пациентки, лечение воспалительных заболеваний половых органов и генитальных инфекций, устранение дисбактериоза кишечника и влагалища, проведение общеукрепляющего лечения и психологической реабилитации. При этом нужно иметь в виду, что в настоящее время, несмотря на довольно значительное количество препаратов, обладающих иммуномодулирующими свойствами, их применение при лечении беременных резко ограничено. По-прежнему активно применяется иммуноцитотерапия - введение женщине лимфоцитов мужа или донора. Метод может успешно применяться как при избыточных реакциях иммунной системы матери против плода, так и при совпадении генотипа супругов по HLA.
Наиболее успешным лечение невынашивания беременности бывает тогда, когда иммунологическая подготовка к беременности начинается как минимум за месяц до прекращения предохранения. Конкретные лечебные мероприятия определяет врач-гинеколог. Независимо от исходных нарушений, после наступления беременности большое значение имеет периодическое исследование показателей гемостаза и анализа крови на аутоантитела с проведением адекватной коррекции в случае обнаружения отклонений.
Собственный опыт и данные научной литературы свидетельствуют, что бесплодие и осложнения беременности, связанные с нарушением регулирующей функции иммунной системы, в настоящее время в большинстве случаев излечимы.
Источник http://www.babyblog.ru/community/post/breastfeed/1710537
И не только:))Свежая по году и научным работам.Я знаю,многим мамам интересно понимать механизмы лактации,знать о составе молока и пр.научные прибамбасы:))Читайте на здоровье:)
http://gvinfo.ru/nac_programma_rf_2009
Союз педиатров России, Национанльная Ассоциация Диетологов и Нутрициологов, ГУ Научный центр Здоровья Детей РАМН, ГУ НИИ Питания РАМН. 2009 г
ПРЕДПОСЫЛКИ ДЛЯ ИЗМЕНЕНИЯ РЕКОМЕНДАЦИЙ ПО ПИТАНИЮ ДЕТЕЙ ПЕРВОГО ГОДА ЖИЗНИ