Облепиховое масло от молочницы: применение и эффективность
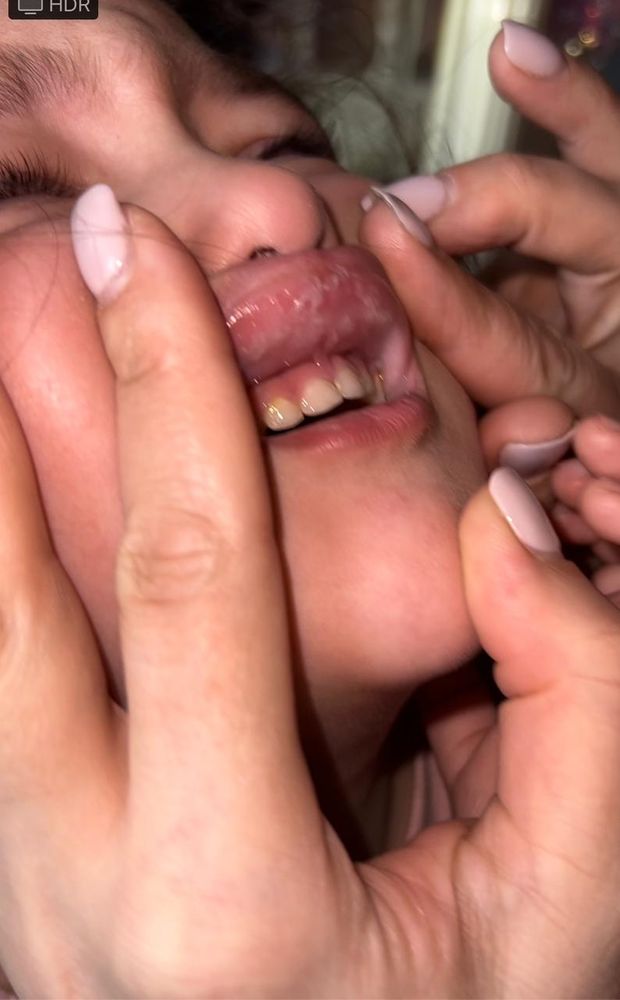
Добрый день, дорогие мамочки! Хочу поделиться с вами своим опытом борьбы с детским стоматитом. Стоматит афтозный, не путать с молочницей (с ней по другому борятся). Так как когда мы заболели я офегела от количества советов как вылечить. Глаза разбегаются. Итак: подхватили мы эту бяку когда нам было 1, 8 года. В этом возрасте все идет в рот, все что попадает в руки тем или иным способом. К тому же я подозреваю, что мы еще и травмировали немного десну и от этого все пошло. Урвал малыш сырую макаронину и ею наверное поранился, да еще и губка треснула. В общем просыпаемся мы с утра а на месте трещины гной. Я сразу рассматривать все и во рту. Под одним центральным верхним зубом вижу что то похожее. Я конечно сама догадалась, что наверное это стоматит. Но пошли к врачу-она нам сказала что мол "да, похоже на стоматит". Но не очень уверенно она это сказала. Прописала мирамистин и холисал гель. Я сразу это все купила. 2 дня я по много раз обрабатывала мирамистином (как антисептиком), а потом мазала холисалом. В ночь температура-даю нурофен. К среде никакого улучшения, только хуже становится-температура не спадает. Стабильно в ночь и в дневной сон нурофен. Да еще и язвочки на щечки пошли и на десну распространилось в районе уже 4 зубов. Я поняла что педиатр не очень компетентен. Пошли мы к стоматологу. Она в ужасе, говорит холисал особо не лечит, он больше как обезболивающее перед едой. Назначила нам также обрабатывать миромистином, отдельно все зубы, небо, язык. Чтобы инфекция не распространялась. А потом обработку Витаоном беби. Я все опять купила и стала обрабатывать. Стоматолог сказала до 8-10 раз в день. Так что у нас ор в квартире стоял каждый час. Сами понимаете, такая малява спокойно ковыряться у себя во рту не даст. Паралельно прочитала в инете про назначенный нам Витаон. Отзывы оказались просто шикарные и я стала, обрабатывая как можно чаще, ждать выздоровления. Однако четверг, пятница-улучшений ноль. И все время температура. Правда и хуже не стало, как от первоначального лечения. Я в шоке вызываю педиатра на дом (благо приходит к нам другая, нежели к которой мы ходили иначе зачем ее вызывать) и даже стоматолога вызвала. Кстати-незнала раньше что можно стоматолога на дом вызывать. Я уже думаю об антибиотиках. Как бы не хотелось мне для такой малявочки такое агрессивное лекарство, ну а что делать-пятый день температура, никаких улучшений. У меня уже мысли о некрозе этого участка десны. Приходит стоматолог, говорит не паникуйте-никакого некроза нет. Обрабатывайте также мирамистином, потом прикладывайте ватку смоченную трипсином или химотрипсином, а потом также ватку смоченную заживляющим маслом-облипиховым или шиповника. На счет антибиотиков с педиатром. Ждем педиатра. К 16. 00 приходит долгожданный педиатр. Отличная женщина, из 4 врачей-самая компетентная в данном вопросе. Говорит-я сама со своим ребенокм постоянно мучаюсь с этой бякой. И ею назначенное лечение оказалось самым эффективным и действенным. Она назначила вместо мирамистина раствор хлорфилипта. Обрабатывать им, затем облепиховым маслом. На сон (дневной и ночной) солкосерил. Он говорит отлично подсушивает, также говорит хорошо подсушивает жженые квасцы. Правда не везде они продаются. Антибиотики тоже назанчила. И говорит когда температура спадет походите на Уфо (физиопроцедура), тоже подсушивает. Я сразу в аптеку-все нашла и купила. И сразу к сыночку лечиться. Я делала так: обработаю разведенным хлорфилиптом, 3-4 отдельными ватками-на язвочки одну, на нижнюю челюсть другую, на губку третью и на верхнюю десну четвертую. На губе и бяках во рту-еще немного держала. Потом также 4 ватками с облепиховым маслом. Чуть погодя на язвочки на щечках-жженые квасцы. На ночь и дневной сон-активно солкосерил. Он хорошо ложится, очень густой и не съедается сразу. Антибиотики купила, но смотрю в ночь температуры нет. Думаю-погожу. Посмотрим как утром будет. И о чудо к утру я вижу что действительно чуток подсушило и язвочки и во рту. За субботу вообще улучшения конкретные. Антибиотики убрала в дальний угол. Также в перерывах между основными процедурами смазывала губки облепиховым маслом. И мы почти вылечились. И без антибиотиков. Также отмечу что полчасика после обработки не есть, не пить, чтоб не съедать лекарства. Также надо следить чтоб в рот все не тащил малыш. И обработать все игрушки и все что он часто трогает. Вот так мы справились с этой очень неприятной бякой. Еще отмечу что многие знакомые советовали еще кучу всего. И имудон и тантум верде и йодинол и т.д. Всем ребенка не напичкаешь, да я и ничего из их совета не давала. Главное запастись терпением. Лечение стоматита у малышей данного возроста затруднено тем, что они не дают проводить лечение должным образом. К сожалению без слезок малыша вряд ли обойдется. Но что делать. Здоровья вам и вашим деткам.
Здравствуйте. Нам почти годик Недели 2 назад начали трескаться соски. Ранее такого не было. Имеем 6 зубов. При кормлении доченька впивается прям в грудь. От этого боль жуткая. Во сне очень трудно забрать. Иногда кусается.
Мажу бепантеном. Оливковым и об...
Девочки, нашла свою курсовую, решила с Вами поделиться!
Сразу хочу сказать... у меня в жизни есть манера ПЕРЕстраховаться, чем остаться без чего - либо...) Так что имейте ввиду, почему же столько всего)))
Принимали антибиотик. Появилась сыпь с внутренней стороны губок. Вовремя не спохватилась.(Обнаружила во вторник, сегодня пятница). Они разрослись, теперь белый налёт.
Вчера были в больнице по поводу нашего затянувшегося кашля, врач смотрела горло, но внимания на налёт не обратила. А я совсем забыла спросить. Температуры у нас нет. Налёт, когда кушает, видимо, не беспокоит.
Сегодня в Инете нарыла информацию, что всё-таки молочница.Знаю теперь, что протирать полость ротика нужно регулярно содовым раствором (1ч.л. соды на 1/2 стакана кипячёной воды), так же нужно протирать губки, язычок и внутренние стороны щёчек соком алое или облепиховым маслом.
Может, у кого-то есть опыт в лечении молочницы. Чем ещё лечили?
За весь
период лактации кормящая мама может столкнуться со многими заболеваниями,
которые доставляют ей дискомфорт (геморрой или молочница), но при этом
избавиться от них привычным способом, самостоятельно применяя медикаментозное
лечение, не всегда правильное решение.  Весь
химический состав любого медицинского препарата может попасть к малышу, через
материнское молоко, поэтому лечение в период лактации нужно производить строго
после консультации у своего врача и согласно тех рекомендаций которые он дал.
Самолечение в период кормления грудью крайне не желательно.
Весь
химический состав любого медицинского препарата может попасть к малышу, через
материнское молоко, поэтому лечение в период лактации нужно производить строго
после консультации у своего врача и согласно тех рекомендаций которые он дал.
Самолечение в период кормления грудью крайне не желательно.
Как производить лечение геморроя при грудном вскармливании, на начальном этапе?
Первое с чего нужно начать – это посетить врача-проктолога, который подскажет, какими методами и препаратами вам можно воспользоваться, чтобы не навредить грудничку. К самым популярным методам можно отнести следующие мероприятия:
· сидячие ванночки с отварами тысячелистника, календулы, крапивы;
· примочки с медом, прополисом, мумие, облепиховым маслом;
· масляные клизмы;
· свечи из сала и меда.
Как производить лечение геморроя при грудном вскармливании, если он имеет запущенную, сложную форму?
Если геморрой имеет запущенную форму, то врач может назначить и медикаментозное лечение, при этом, как правило, используются следующие препараты: Гепатромбин Г, Постеризан, Прокто-Гливенол или Релиф (только под контролем врача). В сложных случаях применяют малоинвазивные методы лечения: склерозирующие инъекции, инфракрасную фотокоагуляцию, перевязки узлов и лигирование сосудов. Лечение геморроя хирургическим путем проводится достаточно редко, только если все остальные методы не дают результата.
Сразу после выписки из роддома вы не могли нарадоваться на своего малыша: такой спокойный, веселый, гладенький. Он подолгу спал и с аппетитом ел, а стул у него по запаху и консистенции напоминал густую сметанку. Но неожиданно стул испортился, стал водянистым, зеленым и пенистым, в нем появились кусочки слизи или кровяные прожилки. Даже с кожей творится что-то неладное: сначала появилась краснота вокруг ануса, но уже через пару дней вся попка покрылась какой-то коростой и стала напоминать ошпаренный помидор. Да и сосать стал плохо: уже через пару секунд начинает извиваться, плакать, отказывается от груди. Что же случилось? Скорее всего, у вашего крохи дисбактериоз.
Ребенок рождается со стерильным кишечником, в котором отсутствуют какие-либо бактерии. Но, уже проходя по родовым путям, он начинает собирать мамину флору. В течение первых десяти дней его кишечник заселяется бифидум, лакто и колибактериями. А затем, в течение полугода эта флора совершенствуется и нарастает.
Бифидумбактерии вырабатывают молочную кислоту, которая создает в кишечнике кислую среду, защищающую от микробов и помогающую выработке витаминов некоторых групп: группа В (B1 влияет на нервную систему, сердце, мышцы, В3 регулирует клеточное дыхание, В6 – обмен аминокислот и жирных кислот, В12 – синтез белка), К (влияет на свертываемость крови), С (формирует иммунитет), и D (способствует усвоению кальция и фосфора, дефицит этого витамина приводит к рахиту).
Лактобактерии защищают кишечник от патогенной флоры и вирусов
Колибактерии (кишечные палочки) вырабатывают ферменты, помогающие переваривать, расщеплять и всасывать пищу.
Нетрудно заметить, что отсутствие или недостаток даже одного из видов бактерий приводит не только к расстройству работы кишечника, но и к нарушению иммунитета, обмена веществ, рахиту. Если у ребенка запущенный дисбактериоз, то к трем месяцам, сколько бы вы не давали ему витамина D, рахит практически неизбежен, потому что нарушается всасывание.
Поэтому так важно постараться не допустить дисбактериоза. Прежде всего, маме нужно проводить профилактику во время беременности. а лучше еще до ее наступления. Если у мамы перед родами было какое-нибудь влагалищное заболевание: молочница или какое-то другое нарушение флоры половых путей, то ребенок, кроме нормальной флоры получит и патологическую, и к концу десятых суток у него будет дисбактериоз.
Чтобы этого не произошло, о состоянии половых путей нужно начинать заботиться с первых месяцев беременности. Если обнаружили молочницу – лечите молочницу, если плохие вагинальные мазки – ставите свечи с лактобактерином, а недели за 2-3 до родов сдаете повторные мазки. За месяц до родов стоит почистить кишечник.
Если ребеночек не рожден кесаревым сечением, дисбактериоз, как правило, никогда не является первичным заболеванием. Он развивается на фоне какого-то основного заболевания, например, воспаления кишечника или ферментной патологии, если у малыша недостаточно развиты ферментные системы.
Сейчас у детей уже в первые месяцы жизни часто бывает лактазная недостаточность: фермент лактаза, которая переваривает молочный сахар, не вырабатывается в нужном количестве. Если уровень лактазы в норме, при переваривании молока должна выделяться молочная кислота, при этом в желудке создается кислая среда. При лактазной недостаточности молоко разлагается, выделяя при этом продукты брожения. Среда кишечника из кислой превращается в щелочную, и в ней активно размножаются патогенные микробы. Если после каждого кормления или между кормлениями у ребенка несколько раз бывает жидкий, обильный пенистый стул с большим количеством жидкости и при этом малыш плохо прибавляет в весе, необходимо срочно сдать анализ на копрологию, чтобы выявить лактазную недостаточность и как можно скорее начать лечение, пока у ребенка не начался дисбактериоз.
Часто дисбактериоз развивается из-за непереносимости белков коровьего молока. Обычно кормящим женщинам рекомендуют есть вволю молочных продуктов и пить побольше молока. Но случается, что, кишечник ребенка не усваивает белки коровьего молока, у него появляются симптомы, похожие на аллергию: кожа на щечках, вокруг ануса, на коленях и локтях краснеет, становится сухой и шершавой. И чем больше мама ест молочных продуктов, тем сильнее эти признаки выражены. То же самое происходит и с кишечником: его поверхность раздражается, воспаляется, и на нее садятся болезнетворные микробы, которые активно размножаются, вытесняя нормальную флору.
К дисбактериозу приводит и гипоксическое поражение кишечника. Если ребеночек перенес в родах гипоксию, родился переношенным, если воды были зеленые, если у него было снижено сердцебиение, то из-за недостатка кислорода страдает и кишечник. На его стенках образуются маленькие трещинки, через которые просачивается кровь, в которой начинают активно размножаться патогенные микробы..
Какие же бактерии поселяются в кишечнике малыша. вытесняя оттуда полезную флору? Чаще всего дисбактериоз вызывают стафилококки. Они бывают разных видов, особенно злостный – золотистый стафилококк. Он обычно живет в молоке и передается при грудном вскармливании. Но если у вас обнаружили стафилококк, это не повод прекращать грудное вскармливание, просто нужно в течение двух недель попить настойку хлорофиллипта на спирту (1 чайная ложка три раза в день). Это вытяжка из листьев эвкалипта, которая уничтожает кокковую флору. Часто задают вопрос: как стафилококк может проникнуть в грудное молоко? Он живет на слизистых при насморке, на кариозных зубах, в воспаленных миндалинах, мочевом пузыре, если у вас был цистит. При экстремальных ситуациях (к которым относятся и роды), когда снижается иммунитет, стафилококк активизируется и попадает в кровь. Плавая в крови, он выбирает в организме самую слабую, наименее защищенную иммунитетом точку и садится на нее. У кормящей женщины наиболее уязвимое место – это грудь. Если стафилококк никак не лечить, со временем он все равно уйдет, но к этому моменту ребенок тоже может заразиться и у него начнется дисбактериоз.
Следующая по частоте – кандида, или, в просторечии, молочница. Ее главный признак – серо-белые пленочки, которые появляются во рту у малыша, главным образом, на слизистой щечек, и с трудом снимаются. Такие же пленочки появляются и в кишечнике у малыша, а у девочек и во влагалище. Молочница может вызывать и поражение кожи, внешне похожее на аллергию. Реже встречается ряд других бактерий.
Каковы же симптомы дисбактериоза? Главное – изменение стула и состояния кожи. В норме стул у новорожденного может быть достаточно разнообразным по частоте, и по внешнему виду. Выделения должны быть однородными, с приятным творожным запахом, цвет варьируется от светло-желтого до коричневого. Могут встречаться белые крупинки молока. Возможна совсем небольшая примесь зелени и немного слизи. Если у стула резкий неприятный запах, если он зеленого цвета, если в нем много слизи или появляются прожилки крови или в нем очень много жидкости или весь стул пенистый, значит необходимо срочно сдать анализы.
Кроме анализа кала на дисбактериоз надо сдать анализ на копрологию, чтобы посмотреть, как переваривается молоко, нет ли слизи и крови, нету ли лейкоцитов, которые указывают на воспаление кишечника, а если стул жидкий или пенистый, нужно сдать еще и анализ на углеводы (лактазную недостаточность). По результатам анализов выделяют четыре стадии заболевания.
1. Снижение нормальной флоры: никакого возбудителя еще нет, просто уровень бифидум или лактобактерий снижается в 10, 100 или 1000 раз. Как правило, дисбактериоз первой степени никак не проявляется: ни болями, ни нарушение стула. может наблюдаться лишь незначительное отставание в весе. Такой дисбактериоз лечить не нужно, просто необходимо укреплять иммунитет, закаливать малыша, купать его в специальных травяных сборах. К примеру, можно взять по столовой ложке тысячелистника, календулы и зверобоя, завяжите в марлю и залейте кипятком. Дайте настояться полчаса, вылейте настой в детскую ванночку. Купать ребенка минут 10-15.
2. Кроме недостатка микрофлоры появляется в небольшом количестве какой-либо один патологический микроб: гемолизирующая кишечная палочка, стафилококк или клебсиела. У ребенка появляются боли во время еды, малыш становится беспокойным. Меняется характер стула, он может стать пенистым, приобрести зеленую окраску. В этом случае у детей чаще бывают запоры, чем поносы.
3. Снижается нормальная микрофлора, появляются два или больше патогенных микробов: стафилококк с кандидой, или клебсиела с гемолизирующей палочкой. У ребенка начинаются сильные поносы, боли во время еды. Дети меньше спят, плохо едят, могут не прибавлять в весе и на какое-то время даже терять вес. Если показать такого ребенка невропатологу, он, скорее всего, найдет у него те или иные неврологические нарушения.
4. Выраженное серьезное заболевание, когда страдает весь организм. Страдает не только флора кишечника, поражается стенка кишечника и желудка. Болезнь поражает и нервную систему. Из-за того, что нарушается всасывание витаминов и микроэлементов, у ребенка ярко выражен авитаминоз. Страдают и внутренние органы: печень селезенка, поджелудочная железа.
Лечение и профилактика. Лучшая профилактика дисбактериоза – раннее прикладывание к груди, это помогает заселить кишечник иммуноглобулинами и уникальными защитными элементами, которые присутствуют лишь в молозиве. Прикладывайте новорожденного к груди так часто, как он просит, потому что такие маленькие дети не в состоянии усвоить сразу большое количество грудного молока. Пища должна в эти недолгие дни поступать буквально по капелькам, по полчайной ложечки, и чем чаще, тем лучше. Кроме того, в первые десять дней жизни ребенка мама должна по возможности максимально ограничить прием любых лекарств, поскольку в это время формируется нормальная кишечная флора. Нельзя есть никаких продуктов с консервантами: колбас, консервированных компотов, газированных напитков, продуктов, которые могли бы вызвать раздражение кишечника: шоколад, клубнику, белокочанную капусту, редиску, горох, грибы, морепродукты, орехи. Если во время беременности вы курили и не собираетесь бросать, не курите хотя бы первые несколько недель жизни ребенка. Это относится и к отцам: если вы курите, не подходите к ребенку в течение часа после курения. Дело в том, что никотин вызывает спазм кишечника и происходит то же самое, что и при внутриутробном кислородном голодании: на стенках кишечника появляются ранки, язвочки, на них размножаются вредные микробы, которые потом начинают вытеснять полезную флору.
Если вы подозреваете, что у ребенка есть риск заболеть дисбактериозом, скажем, после планового кесарева сечения, если у вас не вылечена молочница, если по каким-то причинам не было возможности приложить ребенка к груди в первые часы или дни жизни (к примеру, вы или ребенок попали сразу после родов в больницу), если вы или ваш малыш сразу после родов получали антибиотики и т.д., – нужно, ничего не дожидаясь, сразу после рождения подавать ребенку препараты нормальной кишечной флоры: лактобактерин и бифидумбактерин в профилактических дозах. Утром – лактобактерин, вечером – бифидумбактерин по две дозы.
При дисбактериозе лечение нужно начинать как можно скорее, чтобы заболевание не начало прогрессировать, ведь тогда вылеячить его будет гораздо тружнее. Поэтому в ожидании результатов анализов (они будут готовы только через десять дней), сразу же начинайте давать малышу препарат бактисуптил, он практически не имеет противопоказаний не может навредить ребенку. Это сушеные споры микроба, который не приживается в кишечнике, но, находясь там, выживает всю патогенную флору. Новорожденному дают по 1/3капсулы три раза в день, ребенку 2-3 месяцев – по 1 капсуле три раза в день.
Если дисбактериоз запущенный, нарушается выработка ферментов печени и поджелудочной железы и пища плохо переваривается и начинает гнить в кишечнике, среда меняется с кислой на щелочную, где хорошо развиваются различные патогенные микробы. Значит, если ребенок болен давно, ему необходимо давать ферменты, например, креон, фермент поджелудочной железы, у него практически нет побочных эффектов и его можно принимать даже новорожденным. Его нужно давать с каждым приемом пищи, чтобы она нормально переваривалась. Привыкание он не вызывает, но его надо отменять постепенно. В течение 5-7 дней его дают в нормальной дозе, а затем дозу постепенно уменьшают: на вторую неделю – вдвое, а на третью препарат постепенно снижают и отменяют. Вместо креона можно давать абомин или панкеатин. Дозировку вам индивидуально подберет врач в зависимости от веса ребенка.
Следующим компонентом лечения являются биопрепараты в различных видах и различных лекарственных формах. Удобнее давать жидкие биопрепараты: жидкий бифидумбактерин и жидкий лактобактерин. Начинают лечение с лактобактерина, который сам по себе убивает и замещает патогенную флору. Во вторую очередь дается бифидумбактерин, потому что он способствует росту любой флоры, и хорошей, и плохой. Чаще всего утром и днем дают лактобактерин, а вечером – бифибумбактерин, но в особо тяжелых случаях ребенка сначала в течение долгого времени лечат только лактобактерином и лишь потом назначают бифидумдактерин. В любом случае, этот вопрос должен решать лечащий врач. Лактобактерин продается в виде жидкого жидкого экстракта, в виде порошка или в виде препаратов линекс, ацелакт, ацепол. Бифидумбактерин бывает сухой, жидкий и в виде препарата бифидумбактерин форте. Бифидумбактерин форте – это бифидобактерии, носителем которых является активированный уголь, то есть, он работает еще и как адсорбент: собирает на себя токсины, газы, микробные и вирусные тела. Если у ребенка понос, повышенное газообразование, если врач или вы сами подозреваете лактазную недостаточность, нельзя давать малышу сухие бифидум и лактобактерин, это может усугубить лактазную недостаточность. Врач выписывает либо жидкие формы, либо бифидумбактерин форте. Существуют еще комплексные биопрепараты, которые содержат и лакто и бифидумбактерии, например, линекс, примадофилус. Их можно пить профилактически несколько раз в год и давать для восстановления нормальной микрофлоры, не сдавая анализы (при слабом дисбактериозе). Есть препараты кишечной палочки, которые до полугода нельзя давать вообще, а детям до трех лет – только по строгим показаниям по результатам анализов, поскольку у маленьких детей кишечная палочка может перерасти в мутантные формы. Это препараты бификол и колибактерин.
Существует еще такой замечательный препарат, как хилак форте, который не содержит живых бифидум и лактобактерий, а только продукты их жизнедеятельности: те кислоты и витамины. которые вырабатываются бифидобактериями и факторы защиты, которые вырабатывается лактобактериями. Все это на углеводах, но углеводы уже расщепленные, так что этот препарат можно давать и детям с лактазной недостаточностью. Его применяют и при профилактике, и при лечении дисбактериоза, особенно во время повторного курса.
Еще есть комплексный иммуноглобулиновый препарат КИП, в котором содержатся те же иммуноглобулины. что и в грудном молоке и антитела, которые живут на слизистой и создают барьер для патогенной флоры. Его назначает только врач очень короткими курсами. Особенно он полезен при искусственном вскармливании а также если в грудном молоке много патогенных микробов, если малыш перенес гипоксию или если у него воспален кишечник.
Если в анализах есть срытая кровь или прожилки крови и у вас нет возможности срочно попасть к врачу (например, на даче), без вреда для ребенка можно подавать тыквеол, облепиховое масло (1 капля 3 раза в день) или каратолин по 1 мл 3 раза в день. Можно давать солкосерил или актовегин в ампулах, это препараты из крови телят, они хорошо восстанавливают слизистую.
Как сдавать анализы.
Анализ на дисбактериоз. Кал надо собирать в стерильную посуду. Для этого баночку из-под детского питания нужно прокипятить вместе с крышкой в течение 20 минут. Простерилизованную банку нужно закрыть крышкой и поставить в холодильник. Так ее можно хранить в ожидании нужного момента в течение 24 часов. Собранный анализ нужно доставить в лабораторию в течение трех часов. Объем может быть очень маленьким, достаточно ½ чайной ложки. Кал, собранный с памперса или пеленки не годится. Вымойте клеенку или горшок с мылом и обдайте кипятком. Желательно собирать верхний слой, которые не соприкасался с поверхностью клеенки или горшка. Анализ будет готов через 7-10 дней. Делают его в специализированных лабораториях.
Анализ на копрологию. Его можно доставить в лабораторию в течение суток с момента сбора, но объем чем больше, тем лучше (как минимум 1/3 майонезной банки), потому что потребуется много разных исследований. Анализ готовится в течение 3 дней. Сдать его можно в районной поликлинике. Проследите, чтобы в направлении на анализ было написано, что кал нужно проверить на кислотность. Наличие эритроцитов указывает, что а стенках кишечника есть трещинки и ранки, а наличие лейкоцитов свидетельствует о воспалительном процессе.
Анализ на углеводы. Надо привезти в лабораторию в течение 6-12 часов. Нельзя перед сдачей анализов давать ребенку биопрепараты, т.к. все они на углеводах.
Продукты, которые нормализуют состояние кишечника
сухофрукты: курага, чернослив и инжир нормализуют перистальтику. Для грудного ребенка курагу с черносливом заливают холодной водой для детского питания и оставляют на ночь. Утром дают малышу пить водичку.
проросшие злаки, после 6 месяцев добавляют в пищу. Ближе к году можно давать ребенку зерновой подсушенный хлеб.
если у ребенка щелочная среда в кишечнике, ему дают раствор яблочного уксуса. 1 чайную ложку разводят в стакане воды и дают по капле несколько раз в течение дня.
также нормализует состояние кишечника медовая вода, приготовленная из цветочного, липового или акациевого меда. он убирает гнилостную флору, газы. спазмы и боли в животе.! чайную ложку растворяют в стакане кипяченой воды. Перед первым приемом дайте ребенку одну капельку, чтобы убедиться, что у него нет аллергии.
чесночная вода убивает стафилококк, повышает иммунитет. Кроме того, это отличная профилактика глистов. Ползубчика чеснока натирают и настаивают в небольшом количестве воды в течение часа, доливают водой до полулитра и дают по капле 2-3 раза в течение дня.
Эрозия шейки матки Этот термин часто используют гинекологи, однако он несет в себе очень мало информации. Эрозия шейки матки - это общее название, которым пользуются, чтобы обозначить участок покраснения на шейке матки, видимый невооруженным глазом при осмотре в зеркалах. Шейка матки Шейка матки - это часть матки, выступающая во влагалище. Это единственная часть половой системы женщины, доступная непосредственному осмотру. И тем не менее именно на этой части развивается самая частая злокачественная опухоль женской половой системы (кроме молочных желез) - рак шейки матки. Причиной чаще всего является недостаточный объем мероприятий, используемых при обнаружении эрозии шейки матки. Причина частых заболеваний шейки матки связана с ее анатомическим расположением - она выступает во влагалище, поэтому при любой инфекции воспаление переходит на нее. Внутри шейки матки проходит канал, соединяющий ее с полостью матки. Стенки этого канала выстланы так называемым цилиндрическим эпителием, клетки которого являются идеальным местом жительства большинства бактерий и вирусов. Поэтому даже при излечении инфекции влагалища (кольпит, вагинит) внутри канала шейки матки возбудители могут оставаться. Эрозия шейки матки, состоящая целиком из цилиндрического эпителия, поддерживает воспаление, поэтому при ее наличии часто бывает недостаточно ограничиться приемом антибиотиков, необходимо убрать сам очаг инфекции. Во время полового акта шейка матки травмируется, и повышается риск передачи инфекции. Большинство инфекций, возбудители которых поражают шейку матки, передаются именно половым путем. Поэтому основной профилактикой воспалительных заболеваний, эрозии и рака шейки матки является использование презерватива, даже если контрацепция достигается другим способом (например, противозачаточными таблетками). Наличие нескольких половых партнеров повышает риск развития заболеваний шейки матки, так как увеличивает нагрузку на иммунную систему женщины. Длительное существование воспаления приводит к изменению свойств клеток и повышению скорости их деления, что может привести к образованию опухоли - сначала доброкачественной, затем злокачественной. Половым путем передаются и вирусы - генитального герпеса и папилломы человека, роль которых в развитии рака шейки матки доказана. Итак, Вы приходите к специалисту проверить состояние шейки матки. Это принципиальный момент. Дело в том, что многие боятся лечить эрозию, пугаясь слова "прижигание". Ходят слухи о том, что нельзя прижигать шейку нерожавшим, а также что эрозия проходит сама, особенно если использовать тампоны с облепиховым маслом, медом и еще чем-нибудь. Кроме того, в платных центрах сейчас очень модно лечение лазером всех болезней, а в гинекологии в первую очередь - эрозии шейки матки. Еще один слух существует о том, что рак возникает только у пожилых и только, если болел кто-то из родственников. Что же на самом деле? Рак шейки матки - самая частая злокачественная опухоль женских половых органов, если не считать молочной железы. Средний возраст возникновения рака шейки матки - в районе 40 лет, но из-за того, что женщины регулярно посещают гинеколога, в этом возрасте частота рака начинает снижаться (патология шейки матки обнаруживается и лечится раньше), а вот у молодых женщин до 35 лет она резко возросла за последние 10 лет (потому что боятся лечиться). Любая патология шейки матки при длительном нелеченном или неправильно леченном существовании может перейти в рак шейки матки. Среди всего разнообразия патологии шейки матки только очень немногие заболевания лечатся консервативно (т.е. без операции). В этом случае возможно применение терапевтического лазера. Но показания должен установить специалист по патологии шейки матки, потому что именно он устанавливает точный диагноз. Обычный гинеколог и уж тем более специалист по лазерной медицине не должны влиять на выбор лечения. Применение же тампонов с маслами и питательными веществами типа меда противопоказаны в любом случае. Они ускоряют деление клеток, при этом эрозия заживает, но клетки продолжают ускоренно делиться, а это легко приводит к развитию опухоли. Современный метод лечения патологии шейки матки - это ее удаление хирургическим лазером. В отличие от диатермокоагуляции, предлагаемой в женских консультациях, хирургический лазер не оставляет рубцов на шейке, и показан нерожавшим женщинам. Это единственный метод лечения, который позволяет убрать патологию под контролем глаза на ту глубину, на которую необходимо, а это позволяет избежать повторения (рецидива) патологии из-за того, что ее не до конца убрали. Патология шейки матки почти никак себя не проявляет. Симптомы, которые требуют Вашего обращения к гинекологу: выделения любые, но особенно сукровичные и особенно появляющиеся после полового акта. Помните общий принцип медицины: лечатся те болезни, которые только начинаются или вообще еще не существуют. Идите к врачу, когда вас ничто еще не беспокоит. Не дожидайтесь симптомов. Наиболее распространена такая ситуация: Вы приходите к своему гинекологу, он говорит, что у Вас эрозия. Далее 2 варианта: если эрозия небольшая, он предлагает Вам тампоны с маслом, если большая - прижигание. Что должны знать Вы: опасность патологии шейки матки никак не зависит от ее размеров. Более того, бывают ситуации, когда патология не видна невоооруженным глазом. Тогда никто не поставит Вам даже диагноз "эрозии". Поэтому вы должны обратиться к специалисту по патологии шейки матки даже если вы думаете, что эрозии нет. Пусть он вам это скажет. А уж если она есть, то к этому специалисту надо просто бежать. Про тампоны - см. выше. Выяснили, что треть женщин, имеющих предраковые изменения на шейке матки, использовали когда-то масляные тампоны для лечения эрозии. Итак, Вы пришли к специалисту по патологии шейки матки (такие кабинеты есть во всех крупных центрах, поликлиниках при кафедрах медВУЗов). Осмотр шейки матки Когда женщина оказывается в гинекологическом кресле, врач в первую очередь осматривает наружные половые органы, а затем приступает к исследованию шейки матки. Так должно быть, и Вы можете настаивать на том, чтобы это было сделано до двуручного исследования, т.к. руками можно травмировать шейку, если на ней есть поражение, и после двуручного исследования картина будет неправильной. Для осмотра шейки матки во влагалище вводят зеркала - это единственная неприятная часть процедуры, т.к. чаще всего они металлические и холодные. В коммерческих фирмах иногда используют одноразовые пластмассовые зеркала, они продаются, Вы можете их купить и придти на прием со своим зеркалом. После вставления зеркала на шейку матки направляют свет и осматривают ее невооруженным глазом. При этом видны только грубые нарушения, их невозможно отличить друг от друга, они одинаково выглядят как участок покраснения, который называют эрозия шейки матки. После этого врач должен взять мазки на флору и цитологию, а затем произвести расширенную кольпоскопию. Бактериологическое исследование Это исследование мазка из влагалища и шейки матки под микроскопом. Делается во всех гинекологических учреждениях, но качество его зависит от квалификации человека, смотрящего в микроскоп. В мазке подсчитывают количество лейкоцитов (более 10-20 в поле зрения говорит о наличии инфекции) и ищут возбудителей этой инфекции. Реально по мазку можно обнаружить грибы (молочница, кандидоз), "ключевые клетки" (бактериальный вагиноз, гарднереллез), изменение нормальной флоры. Если мазок показывает наличие инфекции, но не выявляет возбудителя, показаны посев и ПЦР-диагностика. Лечение инфекции обязательно должно предшествовать лечению эрозии. Во-первых, излечение инфекции может привести к самостоятельному исчезновению эрозии; во вторых, хирургическое лечение любого органа, в том числе и шейки матки, невозможно в условиях "загрязнения" микробами, это может привести к развитию осложнений. При лечении нужно сочетать общие препараты, применяемые в таблетках, и местные - свечи, спринцевания, гели. Местные препараты помогают антибиотикам проникнуть непосредственно в пораженные клетки, в том числе в клетки эрозии. После применения антибиотиков часто развивается молочница; чтобы ее не допустить, курс антибиотиков должен заканчиваться применением препаратов, содержащих молочные бактерии, в норме живущие во влагалище (например, свечи "Ацилакт"). Единственное исключение - исходная молочница (кандидоз). При ее лечении ацилакт не нужен, так как в присутствии большого количества молочных бактерий кандидоз обостряется. Цитологическое исследование Обязательный этап диагностики патологии шейки матки. Обязательное исследование, проводимое перед ее лечением. Даже если ничего не беспокоит, и невооруженным глазом шейка матки кажется неизмененной, женщина должна регулярно (каждый год) проходить цитологическое исследование соскоба шейки матки. Цитология - это наука о клетке. При цитологическом исследовании изучают особенности строения клеток поверхности шейки матки. Результат исследования зависит от квалификации цитолога (того, кто смотрит в микроскоп) и правильности забора материала. Мазок на цитологическое исследование берется специальным инструментом - шпателем. Он имеет изогнутую поверхность, соответствующую форме шейки матки. Мазок берут с нажимом, соскабливая слои клеток. Это совершенно безболезненная процедура. Дело в том, что злокачественный процесс начинается с нижних слоев эпителия (покровной ткани) шейки матки и прогрессирует вверх, к поверхности. Поэтому, если в мазок попадает только поверхностный слой, диагноз можно поставить только когда заболевание находится уже на последней стадии. Соскоблив клетки с определенного участка шейки матки - места стыка покровного эпителия, находящегося снаружи, и цилиндрического эпителия, выстилающего канал шейки матки изнутри, их распределяют на стекле. Диагноз цитолога может звучать "атипические клетки не обнаружены" - норма или "обнаружены". Атипические клетки - это измененные по форме, размерам, строению ядер клетки. Изменения могут быть вызваны злокачественным процессом или воспалением. Поэтому противовоспалительное лечение проводят в любом случае, а данные цитологии дополняют проведением биопсии под контролем кольпоскопии. Определение типа вируса папилломы человека Иногда врач предлагает провести исследование для определения типа вируса папилломы человека. Дело в том, что некоторые виды патологии шейки матки вызываются именно этим вирусом, а некоторые его типы (16, 18) являются высокоонкогенными, т.е. с большой долей вероятности вызывают рак шейки матки. Поэтому при незначительном поражении можно определить тип вируса, и высокоонкогенный удалять, а низкоонкогенный наблюдать. При серьезной кольпоскопической патологии ее удаляют независимо от типа вируса, в этом случае его можно не определять. Определение типа вируса производится с помощью ПЦР-диагностики. Для этого из шейки матки специальной щеточкой берется еще один мазок. Кольпоскопия Это исследование шейки матки под микроскопом. Специальный микроскоп, позволяющий изучать внешний вид шейки матки, называется кольпоскоп, а процедура - кольпоскопия. В принципе любой гинеколог обязан владеть этой методикой, поэтому Вы можете увидеть кольпоскоп в кабинете у обычного гинеколога. Как правило, гинеколог использует кольпоскоп для того, чтобы сказать, есть эрозия или нет; а также для того, чтобы не пропустить картины, подозрительные на злокачественную опухоль. Специалист по патологии шейки матки производит расширенную кольпоскопию - т.е. осмотр шейки матки под микроскопом после ее обработки специальными красящими растворами (содержащими уксусную кислоту и йод). Вы лежите на гинекологическом кресле, зеркало введено, врач придвигает к креслу большой прибор с окулярами, включает лампочку и смотрит. Это и есть кольпоскоп. Он остается снаружи, его увеличение позволяет видеть шейку матки издали. Процедура кольпоскопии достаточно долгая (около 20 мин), врач делает ее сидя и молча. Поэтому приготовьтесь к долгому лежанию и не спрашивайте врача, что там. Точно ответить он Вам сможет только когда проведет полностью расширенную кольпоскопию. Первый красящий раствор, которым обрабатывают шейку матки, - 3% раствор уксусной кислоты. Он имеет специфический запах и может вызывать некоторое пощипывание, совершенно терпимое. Уксусная кислота приводит к спазму сосудов, что позволяет врачу рассмотреть саму шейку матки, а не ее сосудистую сеть. До окраски уксусной кислотой шейка выглядит как большое розовое пятно, после - вся имеющаяся патология четко выделяется. Уксусную кислоту врач наливает в зеркало из баночки, а затем ваткой промокает шейку матки и смотрит в кольпоскоп. Следующий раствор - т.н. раствор Люголя. В его состав входит йод, только не спиртовой раствор, а водный, поэтому Люголь не щиплет вовсе. Нормальные, здоровые клетки шейки матки окрашиваются раствором Люголя, а патологически измененные - нет. Поэтому эта процедура необходима, чтобы четче увидеть границы патологии. Если обработка растворами вызывает сильное жжение - это признак воспалительного процесса. Концентрации растворов расчитаны не на ощущения, а только на окраску. Только воспаленная ткань имеет такую повышенную чувствительность. Только расширенная кольпоскопия может помочь поставить точный диагноз заболевания шейки матки и определить его злокачественность; если она не была сделана, диагноз неизвестен. Эрозия - это неизученное красное пятно, под которым может скрываться все, что угодно. Кольпоскопист не пользуется этим словом, он ставит диагноз, пользуясь общепринятыми в мире терминами. Кольпоскопические термины Эктопия (псевдоэрозия) То, что чаще всего называют эрозией. Наличие цилиндрического эпителия, в норме находящегося внутри канала, на поверхности шейки. Очень частая картина у молодых девушек, часто имеется у девственниц, с началом половой жизни осложняется воспалением. Самая частая причина - врожденная. У девочек цилиндрический эпителий в норме выходит за границы канала. Затем он постепенно уходит внутрь. Этот процесс происходит где-то до 23-25 лет. Пока весь цилиндрический эпителий не ушел внутрь, его остатки видны на поверхности - эктопия. Если она не осложнена воспалением, это физиологическая норма, не требующая лечения. Чаще всего с началом половой жизни в эктопии поселяются микробы, и она уже не может исчезнуть самостоятельно и поддерживает воспаление, тогда ее надо лечить независимо от возраста. Существуют и другие причины эктопии - нарушение гормонального статуса (дисфункция яичников), хламидиоз, герпес и другие инфекции. Эктропион Состояние, развивающееся после родов, - выворот канала шейки матки наружу. Выглядит так же, как эрозия, но возникает после родов с разрывом шейки матки, поэтому видны рубцы по бокам шейки. В отличие от эктопии, никогда не проходит самостоятельно. Его лечат хирургическим путем. Лейкоплакия Белая бляшка, возвышающаяся над поверхностью шейки матки - участок повышенного ороговения. Чаще является признаком хронической инфекции, скорее всего - вирусной. Обязательно требует биопсии и хирургического лечения. Зона превращения (зона трансформации) Участок заживания псевдоэрозии, измененный эпителий, отличащийся при окраске, особенно раствором Люголя. Бывает типичной (нормальной) и с признаками атипии (ороговевшие железы, измененные кровеносные сосуды, неправильное ороговение эпителия, кондиломы). Атипическая зона превращения обязательно требует биопсии. Кондиломы Остроконечные выросты. Бывают как на наружных половых органах, так и на шейке матки, и во влагалище. Признак папилломавирусной инфекции, основной причины развития рака шейки матки. При расположении на шейке матки требуют обязательной биопсии и хирургического удаления. Кисты шеечных желез В цилиндрическом эпителии канала шейки матки находятся железы, выделяющие слизь. При заживающей эктопии они остаются под нарастающим нормальным эпителием и продолжают продуцировать слизь, а проток закрывается. Из-за этого они растягиваются и образуют кисты. Иногда их содержимое может инфицироваться и нагнаиваться. Требуют вскрытия и удаления содержимого. Полип цервикального канала Разрастание цилиндрического эпителия внутри канала. Причина может быть инфекционная или опухолевая. Требует биопсии и удаления. Без проведения расширенной кольпоскопии нельзя лечить эрозию, т.к. неизвестно, что лечить и насколько это опасно. После проведения расширенной кольпоскопии специалист по патологии шейки матки при необходимости берет прицельную (под контролем микроскопа) биопсию из подозрительных на вид участков. Биопсия Это взятие участка ткани для гистологического исследования. Гистологическое исследование - это то же самое, что цитология, только исследуются не отдельные попавшие в мазок клетки, а целый единый срез ткани в подозрительном участке. Нюансы: - биопсия проводится в начале менструального цикла - на 5-7 день цикла (1 день цикла = 1 день месячных), сразу после прекращения менструации. - биопсия проводится при отсутствии инфекции. При плохих результатах мазков на флору сначала врач назначает лечение инфекции, а потом после хорошего контрольного мазка берет биопсию. Потому что биопсия - это хотя и маленькая, но операция, и требует чистоты. - биопсия проводится под контролем кольпоскопа и требует окраски раствором Люголя, чтобы четче видеть измененный участок. - биопсия проводится специальными биопсийными щипцами, радионожом (аппарат "Сургитрон"), электропетлей или скальпелем. - процедура очень быстрая и абсолютно безболезненная. Вы делаете по команде врача глубокий вдох, и биопсия взята. Поэтому эта процедура проводится без обезболивания. Но если Вы будете настаивать, врач может распылить на шейку матки раствор лидокаина. Секрет в том, что на шейке матки нет болевых окончаний, поэтому лидокаин совершенно не действует, это психологическая мера против капризных пациенток. Вы не почувствуете боль, неприятные ощущения внизу живота (потягивание) вызваны сокращением матки в ответ на прикосновение к шейке. Эту реакцию устранить можно только расслабившись. Напрягаясь, вы усиливаете сокращение мышц. - место биопсии может кровоточить. Врач может прижечь эту точку, а потом прижать ее марлевым тампоном. Прижигание длится несколько секунд, вызывает потягивание внизу живота, как во время менструации. - в течение недели после биопсии нужно беречь шейку матки - не жить половой жизнью, не спринцеваться, не поднимать тяжестей. Гистологическое исследование позволяет поставить окончательный диагноз. Гистологическое исследование может показать следующие состояния: Хронический цервицит. Этот диагноз не требует срочного хирургического лечения. Показано противовоспалительное, может быть противовирусное лечение. Плоскоклеточная метаплазия. Это естественный, нормальный процесс заживления "эрозии" - замещения нормального цилиндрического эпителия шейки матки плоским. Метапластический эпителий находят при кольпоскопической картины зоны трансформации (превращения). Это норма, не требующая никакого лечения. Лейкоплакия. Акантоз и дискератоз, гиперкератоз - нарушения созревания и ороговения эпителия. Показано хирургическое лечение. Плоская кондилома. Признаки лейкоплакии + койлоцитоз (вирусное поражение клеток) - в данном случае дискератоз вызван хронической вирусной инфекцией. Показано противовирусное лечение, повторная кольпоскопия и биопсия и решение вопроса о хирургическом лечении. Дело в том, что изменения в ткани не всегда проявляются кольпоскопически. В плоской кондиломе может развиваться процесс дисплазии, и внешне она останется без изменений. Кроме того, в участок биопсии попадает не вся пораженная ткань. Если плоская кондилома не поддается противовирусному лечению, стоит решить вопрос о хирургии. Дисплазия. Нарушение строения эпителия шейки матки. Бывает трех степеней тяжести. Слабую и умеренную (1-2 ст) дисплазии можно наблюдать некоторое время. Тяжелая дисплазия (3 ст) - показание к хирургическому лечению. Дисплазия - это доброкачественное изменение, не всегда опухолевой природы, очень часто имеет воспалительную причину. Поэтому при выявлении дисплазии в первую очередь необходимо противовоспалительное, противовирусное лечение и повторная биопсия. Та степень дисплазии, которая останется после противовоспалительного лечения, уже будет истинной опухолевой дисплазией. Carcinoma in situ, рак шейки матки. Эти диагнозы требуют лечения у онколога, а не гинеколога. Именно по результатам гистологического исследования выбирают метод лечения эрозии шейки матки. Лечение лекарственными средствами Не должно применяться иначе, кроме как метод лечения воспаления. Саму патологию шейки матки лекарственными препаратами, в том числе мазями, тампонами с облепиховым маслом и т.д. не лечат (исключение - старческая атрофия, но там эффективнее гормоны), так как это может привести к прогрессированию опухолевого процесса. Любая патология, самая безобидная эктопия, при длительном существовании может трансформироваться в рак. Химическое удаление Возможно только при эктопии или кондиломах. Другие патологические процессы являются более глубокими, недоступными для проникновения кислот из химического препарата, поэтому при применении этого метода у женщин с более глубокими пораженими шейки матки часто изменения остаются и прогрессируют. Чаще всего применяют препарат Солковагин. Им прижигают поврежденный участок в несколько приемов (несколько дней) Диатермокоагуляция (электрокоагуляция) Основной метод лечения патологии шейки матки в женских консультациях. Самый болезненный, длительный и дает больше всего осложнений. Не показан у нерожавших женщин, так как вызывает сужение канала шейки матки рубцами, что во время родов может послужить причиной разрыва шейки. После диатермокоагуляции ("прижигания") шейка заживает больше месяца, поэтому следующая менструация наступает раньше, чем образуется нормальный эпителий. Выделяющиеся клетки эндометрия, контактируя с раневой поверхностью, могут осесть на ней и способствовать развитию эндометриоза шейки матки - заболевания, сопровождающегося болью и кровянистыми выделениями перед менструацией и после полового акта. Криотерапия (обработка жидким азотом) Глубина прониковения достаточна только для лечения эктопии и кондилом. Более щадящий метод, почти не оставляет рубцов, безболезненный. Не применим при более глубоких или серьезных повреждениях. Лазеротерапия Имеется в виду хирургический лазер. Самый предпочтительный метод лечения. Одновременно удаляет ткань и останавливает кровотечение. Умеренно болезненный, не оставляет рубцов, возможен даже у нерожавших, почти не дает осложнений, позволяет удалять повреждения под контролем микроскопа, на необходимую глубину. Радионож Аппарат "Сургитрон". Основан на высокой энергии радиоволн. Преимущество - не выжигает, а отрезает поврежденный участок, то есть сохраняет его после удаления и позволяет провести гистологическое исследование, т.е. уточнить диагноз. Является альтернативой обычной хирургии (скальпелю). Удаление скальпелем Это оружие онкологов. Если биопсия показала онкологическое заболевание, желательно лечиться дальше не у гинеколога, а у онколога. Этого слова не надо бояться, надо понимать, что "свою" патологию он лечит лучше, чем кто-нибудь другой. Мрачные ассоциации связаны с тем, что, как правило, к онкологам обращаются люди, долго и безуспешно лечившиеся у врачей других специальностей, до онкологов они доходят с запущенной стадией болезни. Рак шейки матки - болезнь, поддающаяся абсолютному излечению в начальной стадии. После хирургического удаления патологии шейки матки рекомендации те же, что и после биопсии, только щадящий режим надо соблюдать более длительно - месяц для лазерной хирургии, 6 недель - для диатермокоагуляции и криотерапии. Не поднимать тяжести, не перегреваться (сауна), не жить половой жизнью. В течение этого времени будут умеренные сначала жидкие, а потом сукровичные и даже кровянистые выделения, которые не должны вызывать беспокойства - ранка после хирургической операции представляет собой ожоговую поверхность. Нужно пить много жидкости и беречь себя. Выделения плавно переходят в следующую менструацию, после прекращения менструации надо показаться на контрольный осмотр. Очень важно проведение хирургического лечения в те же сроки, что и биопсии - на 5-7 день менструального цикла (как правило, в следующем месяце после биопсии, с учетом того что гистология бывает готова не раньше чем через неделю) - чтобы раневая поверхность успела зажить к следующей менструации. Иначе меструация, начавшаяся на фоне незажившей шейки, может привести к ее эндометриозу, который проявляется кровянистыми выделениями до менструации и при близости. Проведение хирургических манипуляций с шейкой позволяет всегда этого избежать, кроме как при диатермокоагуляции, где период заживления составляет 6 недель - это один из недостатков метода, после него эндометриоз шейки матки развивается достаточно часто. Физиотерапия (терапевтический лазер) Очень модное лечение. Сегодня лазером лечат все. Реально он помогает при эктопии и воспалении (кольпит), так как обладает бактерицидным (убивающим бактерий) и противовоспалительным действием. Наззначается одновременно или сразу после антибиотиков. Также лазер хорош после хирургического удаления патологии шейки матки для скорейшего заживления раны. Некоторые нюансы: 1. Не существует эрозии шейки матки - есть патология шейки матки. Для ее расшифровки нужно пройти обследование и только потом лечить. Любая патология шейки матки может быть началом опухолевого процесса и при длительном существовании превратиться в рак шейки матки. 2. Патология шейки матки может никак себя не проявлять. Если беспокоят выделения, особенно кровянистые, особенно усиливающиеся или появляющиеся после полового акта, - это сигнал для похода к врачу. Но если ничего не беспокоит, гинеколога необходимо посещать ежегодно, а лучше каждые полгода, и при каждом обращении проводить кольпоскопию и цитологическое исследование. Не нужно доводить болезнь до тяжелых стадий развития. Все лечится, если обнаружено рано. 3. При обнаружении патологии шейки матки сначала лечат воспаление. Это может привести к исчезновению эктопии, а главное - без этого нельзя правильно интепретировать результаты цитологии и биопсии и делать операцию. 4. При подтвержденной патологии шейки матки ее удаляют независимо от возраста женщины и наличии родов в ее жизни. Современные методы лечения позволяют делать это без последствий для будущих родов. Удаление любым методом делают в начале менструального цикла, сразу после менструации, чтобы ранка успела зажить до начала следующей менструации. 5. Удаление патологии шейки матки - безболезненная процедура. Ощущения напоминают таковые в первый день менструации. Неприятно, но терпимо по сравнению с другими операциями. 6. Обследоваться и лечиться необходимо у квалифицированного специалиста по патологии шейки матки - гинеколога, а при наличии дисплазии 3 степени - лучше у онколога. В этой ситуации лучше пере-, чем недо-.
Уже почти месяц у нас опрелость в межъягодичной зоне. Периодически переходит выше и затрагивает половые губы снизу. Испробовали 8 средств, в том числе, рекомендованные нашим педиатром: Бепантен, Деситин, Драполен, Д-Пантенол, цинковая мазь, облепиховое масло, Банеоцин (и мазь, и присыпка), Солкосерил, присыпка Johnson's baby, ну, и самый обычный крем от опрелостей. Улучшение было только после присыпки Johnson's baby на 2 дня, потом стало хуже. После некоторых вообще ужас был... Марку памперсов меняли. В памперсах ребенок только ночью и 2 часа на прогулке. Все остальное время голопопим. И вот наконец педиатр заглянула ребенку в рот и обнаружила молочницу. Еще у меня явно молочница на сосках, но она появилась у меня аж дней через 20 после первого появления непроходящей опрелости у малышки. Педиатр сказала только обрабатывать все во рту содовым раствором, а для молочницы на попке лечения не назначила, отправила к гинекологу. Гинеколог сказала, что без результатов мазка она не может утверждать, что это молочница. До результатов 2-е суток, а с попкой все хуже!!!!!!!!!! Что делать????? Есть доступные народные средства хотя бы??? И чем лечить соски, кроме содового раствора?
мы справились. это была аллергия. все прошло, когда я стала питаться только супами и отварной картошкой. еще хлеб ела и печенье "Зоологическое". всё. больше ничего нельзя было. спасибо хорошему аллергологу (были у троих разных), которая сказала, что нельзя ни масло сливочное (ни грамма), ни вареники покупные, НИЧЕГО, кроме перечисленного. ну, еще рис можно, но у меня от него количество молока резко уменьшается, и гречку можно, но у моего ребенка на нее аллергия (делали пробы в клинике). на понимание того, что это аллергия ушло 7 месяцев... ужас... от памперсов нам тоже аллергологи сказали отказаться совсем, даже на прогулку. теперь, когда все в норме, памперсами снова пользуемся.
Вот правда, так мечтала грудью кормить, борюсь со слезами. Но не везёт, то одно, то другое..
Начала задумываться над тем, чтобы начать покупать необходимые малышу вещички)))
АльхамдулиЛлах1, крупные покупки в прошлом: кроватка, манеж, коляска осталась в наследство от предыдущего ребенка, но вот по мелочам ((((((
Перелопатила весь интернет и нашла несколько списков необходимых вещей. Составила один. Может чего то не хватает, либо кому то наоборот поможет))))
Обожаю его!!!
Так как кожа у меня на большинство кремов ( даже дорогих и известных гипоалергенных) реагирует очень плохо. Я в основном пользуюсь различными эко продуктами, в том числе маслами.
Например , во время беременности втирала оливковое масло что б не было растяжек) кстати очень хорошее средство)
А еще, недавно начала пользоваться маслом какао бобов. Кожа после него мягкая, шелковистая, как не от одного крема и просто обалденно пахнет темным шоколадом!
Далее под кат

В ожидании появления своего малыша на свет будущая мамочка должна сделать все от себя зависящее, чтобы процесс рождения крохи оставил исключительно положительные эмоции и у нее, и у крохи. Для этого важно правильно организовать подготовку к родам, поскольку во многом именно от того, насколько роженица готова к родовой деятельности, зависит ее положительный исход. На страницах этой статьи речь пойдет о том, как правильно готовить к родам свой организм (шейку матки, грудь, мышцы).
С рождения наш ребенок мучался запорами, были и колики и аллергия, бессонные ночи...
Минимально необходимый СПИСОК ПРИДАНОГО ДЛЯ НОВОРОЖДЕННОГО
ОДЕЖДА:
Пеленки
тонкие х/б -10-15 шт.
фланелевые (байковые) - 10-15 шт. ...
Распашонки
- х/б тонкие - 6 шт.
- фланелевые (байковые) - 6 шт.
Чепчики
-х/б тонкие - 2 шт.
-байковые - 2 шт.
Шапочка шерстяная или трикотажная.
Кофточки
- тонкие - 2 шт.
- фланелевые - 2 шт.
Косынки х/б - 2 шт.
Комбинезоны
для улицы
х\б нательные 2 штуки одного размера
на рост 55-60 см с рукавами, легкие, трикотажные, на кнопках спереди и снизу - 5-10 шт.
Ползунки - 2-3 шт.
Штанишки - 3-4 шт.
Футболки с длинными рукавами, желательно зашитыми в виде варежек («нецарапки») - 5 - 8 шт
Боди 2 штуки одного размера
Носочки
теплые шерстяные/махровые (5 пар)
тонкие (5 пар)
Пинетки
Царапки (3 пары)
Комплект на выписку:
2 пеленки
2 распашонки
2 чепчика
Конверт на выписку или одеяло
уголок
лента
Памперсы и/или подгузники (минимум 2-3 упаковки 2 - 5 кг (разных).
ДЛЯ ДОМА
Градусник для измерения температуры воздуха в комнате
Пеленальный комод
Ночник
Кроватка Желательно: 2 уровня основания матраса, передняя стенка опускается, выдвижной ящик
В кроватку: Матрас твердый, ортопедический, желательно с кокосовым наполнителем. В качестве наполнения матраца не годятся - перо, пух, вата, поролон. Лучшее наполнение - кокосовые волокна, морская трава. Размер матраца должен соответствовать размерам кровати, плотно прилегая к ее краям (ориентировочно - 120х60). Высота - 8-9 см
Клеенка для кроватки большая 1х1 м в кроватку (дышащая, не прорезиненная с веревочками, для фиксации)
Одеяла (минимум 2) До 1 года 110х80 Нельзя использовать пуховые и полиэстровые одеяла у ребенка до 1 года, так как они могут вызвать перегревание или удушье ребенка.
- Одеяло шерстяное
- Одеяло байковое
- Одеяло х/б.
Постельное белье Лучше использовать пододеяльник и наволочку в виде конверта, а простынку - на резинке, чтобы пуговицы и тесемки не травмировали ребенка. Ткань только трикотажная, так как всегда теплая, а хлопчатобумажная - холодная. Махровые простыни не использовать (жесткие и могут повредить кожу).
Пододеяльник 2-3 шт.;
Простыни (размер 150х90 см) - 2-3 шт. (Простыни отличаются от пеленок большими размерами, поэтому их можно заправить под матрас. Можно использовать специальные простыни на резинках.).
Спальный конверт (по желанию!)
Подушка (Если вы все-таки решили использовать подушку, выбирайте плоскую, по всей ширине кровати). В первые месяцы ребенку не нужна. В дальнейшем должна быть полужесткая подушка, хорошо впитывающая влагу. (Мы спим с подушкой. Наволочки - 2-3 шт.
ДЛЯ РАЗВИТИЯ
Погремушки (на первое время 1-2
Мобиль (музыкальная карусель) нужен не сразу
ДЛЯ КУПАНИЯ
Полотенце
большое махровое - 2-3 шт. с уголком-«капюшоном»
Детская горка (или гамачок)
Термометр для воды
Губка натуральная
Кувшин или ковшик для ополаскивания (лучше и то, и другое)
ДЛЯ УХОДА
Детский крем
Детское масло для ухода и массажа
Крем под подгузник
Детский шампунь
Детская пена для ванн
Влажные салфетки
Присыпка/ Тальк
Палочки ватные с ограничителем
Детский стиральный порошок с пометкой «подходит для грудных детей»
Детское мыло
Маленькие ножницы с закругленными краями или щипчики для ногтей
Расческа
Щеточка для удаления корочек на голове
Одноразовые пеленки
Ведро с крышкой (для детского белья).
ДЛЯ ПРОГУЛОК
Коляска
В коляску:
Клеенка для коляски маленькая 20х20 см
Матрасик
Дождевик
Антимоскитная сетка
Одеяло в коляску байковое
Автокресло-переноска
АПТЕЧКА
- Стерильная вата
- Стерильный бинт (2-3 разных размеров)
- Спиртовой раствор бриллиантовой зелени
- Йод 1%
- Раствор 3%-ной перекиси водорода
- Марганцевокислый калий
- Бепантен (замечательное средство как для мамы (мазать трещины на груди), так и для малыша. Не требуется смывать его перед кормлением)
- Спиртовой раствор хлорофиллипта 1% (для обработки пупочной ранки и всяких прыщичков)
- Раствор хлорофиллипта в масле 2%
- Синтомициновая эмульсия 5%-10%, масло шиповника или облепиховое, их могут заменить препараты "Каротомен", "Аекол" (для борьбы с трещинками на коже и опрелостью)
- Сбор чистотела, череды, ромашки для купания
- Пипетки с тупым концом для глаз, ушей и носа
- Физраствор для промывания носа (1 ч.л. соли на стакан воды)
- Аспиратор (соплеотсос) или клизма №1
- Газоотводная трубка или клизма №1 с отрезанным дном (вместо газоотводной трубочки)
- Жаропонижающие свечи для новорожденных детей («Эффералган», «Калпол»)
- Укропный чай или чай с фенхелем (например, Hipp)
- Свечи слабительные
- Капли в нос для младенцев Називин 0,01%
- Аквамарис-спрей
- Шприц (для лекарства)
- СабСимплекс или Эспумизан от колик, газов и вздутия
- Активированный уголь
- Альбуцид 20%
- Бифидумбактерин
- Раствор буры в глицерине (оно же натрия тетрабората 20% в глицерине) (помогает от молочницы во рту)
- Парацетамол
- Цинковая мазь или крем от опрелостей
- Термометр для тела (можно электронную соску-термометр)
- Маме средства для лактации (если понадобятся) гомеопатические средства, например, млекоин и лактационный чай Hipp
ДЛЯ ИСКУССТВЕННОГО КОРМЛЕНИЯ
Бутылочки с сосками - 3 шт.
(Бутылочка должна быть с широким горлышком, чтобы удобнее было насыпать смесь, вливать воду, мыть ершиком.
Форма «бублик» не подходит!!! Только для воды или чая, так как не удобно мыть. С широким основание бутылочки более устойчивые. Хорошие бутылки фирм Avent, Chicco , Dr.Brown`s. (На первых порах используются маленькие бутылочки, вместимостью 150 мл. Старайтесь покупать бутылочки с цветной шкалой.)
Соски силиконовые (белого цвета). Не латексные (они желтые) - быстрее теряет форму, заселяется бактериями, бывает аллергия.
Сейчас используется лазерная пробивка отверстия. Для каждого возраста ребенка определенное количество дырочек (1 месяц - 1 отв., 2 месяца - 2 отв...). На боковой поверхности соски написано N1 - значит 1 дырочка или N2 - значит 2 дырочки
Ершик для мытья бутылочек. (Лучше в комплекте с ершиком для мытья сосок).
Соски-пустышки ортодонтические 2-3 штуки (разные) Линии у пустышки должны имитировать женскую грудь. По форме пустышки бывают дентальные, овальные, вишенкой. Пустышки бывают ночные (со светящимся кольцом) и дневные. По возрасту: 0-3 мес.
Ложечка (для приема лекарств) не обычная чайная ложка, а специальная ложечка для грудничков (из силикона, пластмассы, специальной резины и т. п.) Главное - они подходят по размеру для маленького ротика и не травмируют десны.
Слюнявчик - 2-3 шт.
Термос для бутылок (не покупать дорогой, они все идентичны)
Подогреватель детского питания
Стерилизатор для бутылочек
Молокоотсос
Очень плохо - ручные молокоотсосы в виде груши и воронки производства России и их импортные близнецы-братья (Camera, Chicco и т.д.) Да, они очень дёшевы, но и этих денег они не стоят. Тёмное средневековье, лучше уж руками, хотя бы не надо напрягаться со стерилизацией (кстати, резиновые части - груша и трубки у таких молокоотсосов НЕ СТЕРИЛИЗУЮТСЯ.
Плохо - ручные поршневые молокоотсосы. Работают по принципу поршневого насоса (очень напоминают большой шприц). Трение поршня о стенки цилиндра и наличие пружины - делают процесс сцеживания долгим, нудным, утомительным.
Хорошо - интересно - электрические молокоотсосы (кроме молокоотсоса Mothercare, больше напоминающего станок для пыток женщин. Он всей своей мощью втягивает в себя грудь, освободить которую можно только выключив прибор).
Отлично - молокоотсос AVENT ISIS. Причём наиболее оптимальный вариант с бутылочками, а не с одноразовыми пакетами, т. к. их постоянно придётся докупать, а в холодильнике молоко хранить нужно в двойном пакете (т. е. расход пакетов увеличивается).
Решила составить такой небольшой список масел, которыми пользуюсь. Буду рада, если кто дополнит
Когда я узнала о своей беременности, и стала углубляться в дебри противопоказанных в этом прекрасном состоянии медицинских препаратов, я была в шоке. Тогда мне показалось, что вообще никаких лекарств принимать нельзя!
Для меня, как для любого городского жителя, это нонсенс. С нашим питанием, экологией, физическими нагрузками (их отсутствием) и, соответственно, здоровьем. Однако! Оказалось все не так страшно) Сейчас, когда я на 7м месяце, могу смело заявить, что в нашей аптечке появилось внушительное дополнительное отделение для меня, любимой) Из препаратов, мне необходимых, и таких - «на случай».
Я, как и большинство здравомыслящих будущих мам, конечно, стараюсь обходиться минимумом. Но глупо не пользоваться благами современной медицины, имея возможность предотвратить какие-то негативные последствия для себя и для малыша)
Вот, решила поделиться информацией. Исключительно из благих намерений – вдруг кому-то понадобится? Пользуйтесь!
Витамины и добавки:
-я пью Витрум Пренатал Форте таблетки. Очень довольна. На мой взгляд, наилучшее сочетание компонентов среди витаминов, мною изученных;
-Элевит таблетки. Тоже очень многие рекомендуют;
-Фолиевая кислота таблетки. Обычно принимают в первом триместре;
-Витамин Е таблетки;
-Магний B6 таблетки. Обычно принимают в третьем;
-Кальций таблетки;
-Железо (тут есть разные препараты).
Обезболивающие:
-Но-шпа таблетки-спазмолитическое. При ощущениях матки в тонусе, в основном;
-Парацетомол таблетки - анальгетик и жаропонижающее. По полтаблетки. Головные боли, например;
-сюда же можно добавить Папаверин свечи. Примерно для того же, что и Но-шпа.
Все, что связано с ЖКТ:
-Ренни таблетки. От изжоги;
-Линекс таблетки. Нормализует микрофлору кишечника (при дисбактериозе и вообще неприятных ощущениях);
-Дюфалак сироп. На самом деле просто лактулоза. Натуральное мягкое слабительное. Можно принимать в течении всей Б;
-Лактофильтрум таблетки. Нормализуют микрофлору. А еще при аллергических реакциях помогают в комплексной терапии;
-Микролакс микроклизмы. Слабительное. Довольно быстрый эффект. Можно даже новорожденным;
-Гутталакс таблетки. Натуральное слабительное. Не в первом триместре;
-Свечи Глицериновые. При запорах;
-Леовит кисель слабительный. Натуральный слабительный кисель (в составе - яблоки, мята, чернослив и т.п...);
Геморрой:
-Свечи Гепатромбин Г;
-Свечи и мазь Релиф Адванс;
-Свечи Облепиховые;
-Мазь Безорнил (классное средство, но с осторожностью при Б);
-Таблетки Детралекс (оч классные - венотонизирующие и т.п.);
-Свечи Натальсид;
-Мазь Пастеризан;
-Мазь Гепатромбин.
При молочнице:
-Пимафуцин свечи. С начала Б.
-Тержинан свечи. При молочнице и для профилактики вагинита перед родами и гин.операциями;
-Кандибене свечи и мазь. Кроме первого триместра;
-Лактогин (Вагилак) капсулы. Источник лактобактерий. Предродовая терапия;
-сюда же напишу и средства для ин.гигиены Лактацид-Фемина. Мыло, гель, салфетки. Продаюся в аптеке, нормализуют микрофлору влагалища и уровень PH. Содержат молочную кислоту, соотв.профилактику молочницы;
Сосудистые звездочки, варикоз, венозная недостаточность, отеки:
-Лиотон гель;
-Траксевазин гель;
-Канефрон таблетки и капли. При отеках;
-Хофетол таблетки. Профилактика отеков;
-опять сделаю отступление. Морс из брусники - одно из лучших средств при отеках.
Простуда, больное горло, насморк и иммунитет:
-Лизобакт таблетки. При любых воспалениях горла и стоматитах;
-Спрей Тантум-Верде;
-Фарингосепт таблетки для рассасывания;
-Гексаспрей. При болях и стоматите;
-Фурацилин. Из таблеток готовят раствор для полосканий;
-Пиносол капли. Немного облегчают дыхание. За неимением разрешенных при Б сосудорасширяющих капель...
-Гексализ таблетки для рассасывания;
-капли Гриппферон. Для иммунитета. При рецидивирующих простудах;
-свечи Виферон. Для иммунитета. Мне назначили из-за молочницы и частой простуды на губах;
-мазь Ацикловир. При герпесе. Таблетки нальзя!
Успокоительные и сердечные:
-Валерианы таблетки. При тахикардии и как успокоительное;
-Валидол таблетки. При тахикардии;
-Пустырник таблетки. Успокоительное и при повышенном АД.
Противоаллергические:
-Супрастин таблетки. Для снятия острых аллергических реакций у Б. В дни, когда аллергия особенно сильная, принимаю по полтаблетки;
-Кларитин таблетки. Антигистаминное. Нельзя в первом триместре.
-Кромгексал спрей в нос. В некоторых инструкциях можете обнаружить Б как противопоказание. Но при сезонной аллергии аллерголог рекомендовал как самое мягкое местное средство. Сейчас пользуюсь каждый день в минимальной дозировке;
-Димедрол раствор. При насморке применяют разведенным с фурацилином в виде капель.
Из антибиотиков широкого спектра действия знаю, что при Б разрешен Вильпрафен.
Кроме того, мне назначали:
-Курантил таблетки. Насколько поняла, главная цель - профилактика плацентарной недостаточности;
-Актовигин. Улучшает мозговое кровообращение, ускоряет деление клеток, помогает усвоению кисорода и улучшает обмен веществ в тканях. Препарат натуральный, из телячьей крови. Я осталась очень довольна этим препаратом! Мне делали 10 капельниц. После этого малышка отлично подросла, ушла угроза гипоксии, пропало мловодие и взвеси в водах.
Панацея:)
-Малавит гель и раствор. При простудах, самых различных повреждениях и воспалениях кожи и т.д., т.д., т.д... Раствором полоскала горло при простуде и стоматите, гелем мазала виски при простуде, кожу при высыпаниях на лице и плечах, при молочницы от зуда и т.п.;
-Витаон масло или Бальзам Караваева. Внимание! Бутылочка синяя, а не красная! Так концентрация меньше. Тоже действие самое разностароннее. Почитайте. Я им довльна.
Ну вот! Если что-то еще вспомню, добавлю. Лично у меня с собой всегда Но-шпа, Валериана и Лазобакт. На случай. Желаю, чтобы вам не пригодилось практически ничего из этого списка) Будьте здоровы!
Поскольку я работала в данной сфере много лет, пишу то, что, проснувшись, могу тут же рассказать, как молитву. Сегодня поговорим о колесах. Народная молва и клинические исследования утверждают, что эти таблетки быстро и эффективно снижают вес. Тетки ленивые, озабоченные навязчивой идеей похудения без изменения образа жизни, верят в чудодейственную силу таблеток, закрывая глаза на вред, наносимый собственному организму. Это не травяные чайки и не антицеллюлитный массаж под птичьи трели. Здесь – все серьезнее намного. И противопоказания есть, и минусы, и вещи, о которых не пишут и не говорят. Но, желание стать стройной без душевных усилий владеет больше всего дамочкой на колесах. Но долгое время я тоже сильно "верила" в мейнстримную медицину и их чудодейственность и думала, что помогаю людям.
Худеющие, пожалуйста, прочитайте это и покажите всем своим друзьям!
Делюсь опытом срок 36 с половиной недель по месячным а по узи 37.5 .началась молочница-зуд,выделения да я еще и мужа заразила:(вообщем сильный дискомфорт был. Я любитель всего натурального и решила попробовать эфирное масло чайного дерева. Вязала кусочек...
А началось все с поноса с кровянистыми прожилками,и очень много слизи...Пыталась дозвониться врачу,но это было бесполезно,т.к.был выходной и телефон отключен...Я в шоке,испугалась...Через знакомых" вышли" на врача посоветовал подавать смекту,и если прожилки с кровью не уйдут,то в стационар.Слава Богу прожилки ушли,но понос остался...Мы в понед.сразу в поликлинику,назначили Нифуроксазид,и Лактовит(бактерии)пропили,но безрезультатно,понос как был так и есть...Мы пошли в платную клинику,надеялись,что другой врач нас вылечит,нас осмотрели,и назначили препарат Субалин,мы его тоже пропили,изменился только цвет стула,и ушла" пенистость"...И пришел наконец ответ анализа на дизбактериоз,и там целый букет:стафилококк золотистый,Кишечная палочка гемолизирующая,клибсиелла,и дрожжеподобные грибы,и лакто и бифидо бактерии снижены!Этот анализ мы сдавали после приема Нифуроксазида....Получается этот препарат нам абсолютно не помог!Теперь нам назначили такое лечение-Креон 10000!Это что-то как его давать,не могу понять,в воде не растворяется,все эти шарики она выплевывает!!!!Бифилакт-полкапсулы раз в день(Это не мало?Лактовит мы пили капсулу в день!)И от грибов-Низорал-1/6 таблетки 1 раз в сутки.Какая коварная молочница атаковала кишечник!!! Девочки но ведь понос то не проходит,что делать?Сос!Вы бы только видели какая у нас попка из-за него,несмотря на то,что подмываю травами,и мажу облепиховым маслом...Уже 1,5 месяца,мы мучаемся!!!Что делать?
Жаропонижающие
· Парацетамол(Калпол,Эффералган,Панадол,Нимулид) в сиропе или свечах
· Нурофен в сиропе +Супрастин 1\4
· Вибуркол
· Цефикон или Эффералган в свечах(цефикон не возбуждает)
Соне(3года)
Парацетамол(0.5)-1\3таблетки + Анальгина (0.5) -1\3 таблетки (ИЛИ Супрастин 1\3) +Но-шпа 1\3
Агате (1год)
Парацетамол(0.5)-1\4таблетки + Анальгина (0.5) -1\4 таблетки (ИЛИ Супрастин 1\4) +Но-шпа- 1\4
· Калгель, Дентенокс -при прорезывании зубов