Девочки, меня интересует в каком месте начинаются шевеления и толчки. Я ощющаю как буд то в районе лобка, в низ копошения.. это может быть шевеления ляльки?
график выставил О,как думаете правильно? и попали ли мы с ПА?

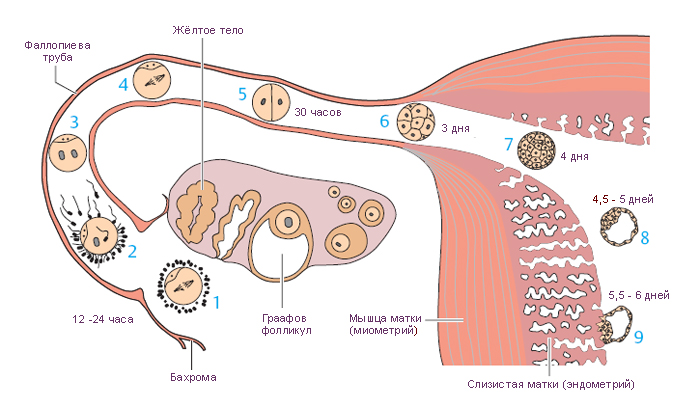
1. непосредственно после .
2. в 12-ти часов.
3. мужского и женского пронуклеуса.
4. Дробление. Первое деление зиготы на (бластомеры).
5. Стадия двух клеток.
6. Стадия морулы.
7. Вхождение в полость .
8. Бластоцист.
9. Стадия ранней .
Продукты, повышающие уровень прогестерона: семечки, авокадо, сырые грецкие орехи и фундук, оливки, бананы, арбуз, молоко, жирный сыр, икра, красный перец, мясо кролика, куриное филе, говяжья печень, постное красное мясо, свинина, рыба (тунец, лосось, палтус), рыбий жир, черный шоколад, бобовые (особенно соя, черные бобы, горох, фасоль), морепродукты (моллюски, крабы), семена тыквы и кабачка, цельные зерна, картофель, шпинат, яйца.
9дпо,у кого какие ощющения были в беременный цикл? ?

Обследование
Получая подробную схему, Вы экономите деньги и время:
- ненужно платить за визит, на котором Вам распишут схему сдачи анализов, эту схему Вы УЖЕ держите в руках,
- Вы придете на прием к врачу со всеми необходимыми анализами на руках.
ДЛЯ ЖЕНЩИНЫ (Набор исследований зависит от дня менструального цикла)
При любом посещении центра Вам необходимо знать «текущий день цикла».
1-й день менструации - является первым днем цикла. Менструация заканчивается, а отсчет продолжается. Следующий цикл начинается с первого дня следующей менструации. В норме продолжительность менструального цикла у женщины 25-35 дней, а менструации - 3-7 дней.
Шаг 1
1) Кровь на ПРОГЕСТЕРОН: Сдать нужно за 7 дней (+/-1 день) до даты предстоящей менструации.
Например, если Ваш цикл составляет 28 дней, то кровь на прогестерон необходимо сдать на 21 день цикла. Если Ваш цикл составляет 35 дней, то кровь на прогестерон необходимо сдать на 28 день цикла.
2) Гинекологические мазки: Сдать нужно в последний день месячных или сразу после месячных.
- обычный мазок на степень чистоты (или на ГН),
- мазок на онкоцитологию,
- исследование на хламидии, уреаплазму и микоплазму
методом, рекомендуемым венерологом, в зависимости
от перенесенных Вами заболеваний.
Кровь: на ВИЧ, гепатиты В и С, сифилис, на антитела к хламидиям IgG и IgM, гормон пролактин, гормоны ТТГ и Т4 свободный.
Предварительно необходимо узнать стоимость услуг в регистратуре или у специалиста по подготовке к обследованию.
Мы гарантируем, что ВСЕ эти исследования будут готовы ко дню консультации врача.
Зачем нужно?
Нормальная концентрация прогестерона в крови (>10 нг/мл) говорит о нормальной функции желтого тела яичника. Нормальные значения прогестерона в 2-х последовательных менструальных циклах позволяют сделать вывод о нормальной гормональной функции женщины и являются показанием для отмены дальнейшего гормонального исследования.
Исследование крови проводится утром, на голодный желудок.
За 6-8 дней до предполагаемой менструации.
В случае, если после исследования менструация пришла в другой срок, ОБЯЗАТЕЛЬНО сообщите об этом врачу на ближайшем приеме.
Если у Вас задержка менструации более чем на 2
недели, это исследование лучше не делать.
Относится к стандартным гинекологическим исследованиям.
За 3 дня до сдачи анализа не использовать вагинальные гели и кремы. Принимать антибиотики в течение 3 недель также нельзя.
Сразу после менструации, исключая саму менструацию.
Исследование крови проводится утром, на голодный желудок. День цикла не имеет значения.
Наиболее частая причина бесплодия - это непроходимость маточных труб или трубный фактор.
Непроходимость маточных трубу каждой второй супружеской пары вызвана перенесенным хламидиозом. Наличие антител в крови является свидетельством перенесенной (или текущей) инфекции.
У мужчин антитела вырабатываются намного реже, поэтому обычно обследуют женщину.
Исследование крови проводится на голодный желудок. Время суток не имеет значения.
Информацию о хламидиях см. выше.
Микоплазма и уреаплазма - условно-патогенная микрофлора. Что значит условно-патогенная? При определенных условиях, например, при снижении иммунитета, эти микробы становятся патогенными. Их связь с бесплодием не доказана (возможно, отсутствует), но при подготовке к беременности и лечебным мероприятиям от микробов лучше избавиться. Они могут являться признаком неспецифического воспалительного процесса.
Использование антибиотиков, вагинальных гелей и смазок может СКАЗАТЬСЯ на результатах анализов, поэтому:
- минимум за 3 недели до исследования Вы не должны употреблять антибиотики,
- за 3 дня до исследования - не использовать вагинальные гели и смазки.
Заболевания щитовидной железы и гипофиза могут повлиять на созревание яйцеклеток и быть причиной бесплодия.
Исследование крови проводится утром, на голодный желудок.
Если исследовать кровь ранее, чем через 2 часа после пробуждения, то результаты анализов будут недостоверными.
Например, если вы проснулись в 7 часов, Вам необходимо сдать кровь с 9 до 11 часов.
Эти гормоны указывают врачу на биологический возраст яичников и на некоторые эндокринные заболевания женщины.
Исследование крови проводится утром, на голодный желудок со 2 по 4-й день менструации включительно.
Подготовка к приёму врача-репродуктолога
Исследование антител к спермиям MAR-тест IgG - позволяет определить наличие спермальных антител, препятствующих процессу зачатия.
- 3-4 дня до сдачи спермы на анализ НЕ жить половой жизнью,
- 10 дней до сдачи спермы на анализ НЕ употреблять алкоголь,
- 3-4 дня до сдачи спермы НЕ употреблять лекарства.
В случае если отмена лекарств невозможна - ОБЯЗАТЕЛЬНО скажите об этом Вашему доктору на приёме.
1) Возьмите в регистратуре стерильный контейнер,
2) Соберите в контейнер ВСЮ порцию спермы путем мастурбации.
Обратите внимание: в случае потери части порции спермы необходимо обязательно сообщить об этом специалисту!
3) Доставьте контейнер в центр в течение 30-45 минут после сбора спермы в нагрудном кармане рубашки, пиджака
(для сохранения температуры, близкой к температуре тела)!
* Не допускайте охлаждения контейнера!
* Не собирайте сперму в презерватив!
Поэтому на консультацию лучше приходить вдвоем.
1) Оформление карточки (производится организатором приема),
2) Консультация врача-репродуктолога.
3) Ультразвуковое трансвагинальное исследование женщины.
1) заранее сдайте ВСЕ анализы, описанные выше.
2) принесите с собой всю имеющуюся медицинскую документацию:
- результаты анализов,
- заключения врачей,
- рентгенограммы.
Особое внимание врач уделит выпискам из стационара, особенно если Вы перенесли какие-либо операции, и гистологическим исследованиям.
3) если у Вас есть вопросы, то подготовьте их (лучше в письменном виде) заранее,
4) будьте готовы ответить на вопросы медперсонала
5) перед тем, как зайти к доктору, вспомните текущий день менструального цикла.
(Первым днем цикла является первый день менструации).
2) Врач захочет узнать все про Ваш менструальный цикл: в каком возрасте впервые пришла менструация, когда стала регулярной, когда была последняя менструация (врача всегда интересует первый, а не последний день последней менструации), продолжительность цикла, продолжительность менструации, какие бывают колебания. Если Вы регулярно ведете МЕНСТРУАЛЬНЫЙ КАЛЕНДАРЬ, пожалуйста, принесите с собой календарь за последние 1 -2 года.
3) Беременности: были ли Вы беременны. Если да, то когда были беременности, чем закончились. Если были аборты, на каком сроке, каким методом, были ли осложнения. Если были роды, то в каком году, вес ребенка, метод родоразрешения. Если были внематочные беременности, желательно иметь с собой ВЫПИСКУ из стационара. Особое внимание уделяется последней беременности (не было ли осложнений в конце беременности или после нее, чем закончилась беременность).
4) Вредные привычки обоих супругов: курение и алкоголь (суточная доза и стаж).
5) Наличие инфекций и воспалительных заболеваний половой сферы: когда Вы заболели в первый раз, когда в последний раз, сколько раз в жизни, потребовалось ли лечение в стационаре, были ли связаны эти состояния с беременностями.
6) Где и когда Вам были сделаны операции в брюшной полости: аппендицит, гинекологические операции. Желательно иметь с собой ВЫПИСКУ из стационара!
7) Лечение бесплодия: делались ли Вам гормональные стимуляции, каким препаратом, сколько раз, с каким эффектом, какое санаторное лечение Вы проходили.
8) Лечение бесплодия методами ВРТ (вспомогательные репродуктивные технологии): полезна любая имеющаяся информация по этому вопросу.
9) Вес и рост женщины, изменения веса за последний год (имеет значение разница не менее 5 кг).
10) Наличие избыточного роста волос на теле у женщины: характер оволосенения на животе, груди, лице, наличие акне (гнойничков).
11) Наличие проблем с молочными железами: выделения из сосков.
12) Наличие наследственных заболеваний (сахарный диабет, онкологические заболевания у близких родственников).
Это легкий и безболезненный метод изучения проходимости маточных труб и полости матки.
Процедура УСГ проводится амбулаторно, т. е. сразу после процедуры Вы сможете уйти домой.
Альтернативные виды исследования труб: рентген (облучение яичников) и лапароскопия (операция).
Необходимо предварительно записаться на процедуру. Сдать все необходимые анализы (Кровь на ВИЧ,
Гепатит В, гепатит С, сифилис, мазок ГН, и исключить другие инфекции, передаваемые половым путем).
Перед овуляцией, обычно это 9-11 день цикла (т.е. 9-11 день считая от первого дня менструации).
В эти дни исследование проходимости маточных труб (УСГ) проходит практически безболезненно.
Процедура не проводится в случае, если у Вас имеются воспалительные заболевания женской половой сферы или кисты яичников.
* Если у Вас не регулярный менструальный цикл, то оптимальный день для УСГ Вам назначит врач.
Для того, чтобы документально зафиксировать этапы овуляции (динамику роста фолликула).
УЗИ позволяет наблюдать этот процесс в динамике. В некоторых случаях (диагностика, лечение
эндокринных заболеваний, ЭКО) фолликулогенез - основной метод диагностики.
Фолликулогенез проводится в комплексе с исследованием крови на Прогестерон.
В центре УЗИ документируется на фото.
Определяется врачом. Обычно это 16-20 день цикла.
Какие нормальные показатели прогестерона в крови у женщин?
|
Уровень прогестерона, нмоль/л |
|||
|
Женщины |
После пубертатного периода и до постменопаузы |
Фолликулярная фаза |
0,32 - 2,23 |
|
Овуляторная фаза (середина цикла) |
0,48 - 9,41 |
||
|
Лютеиновая фаза |
6,99 - 56,63 |
||
|
Беременные |
I триместр |
8,90 - 468,40 |
|
|
II триместр |
71,50 - 303,10 |
||
|
III триместр |
88,70 - 771,50 |
||
|
Постменопауза |
< 0,64 |
||
Отклонения базальной температуры от нормы
- Базальная температура выросла во время месячных - возможны воспалительные процессы.
- Если базальная температура упала после овуляции - возможно, созревшая яйцеклетка была нежизнеспособной.
- Слишком высокая температура до овуляции - низкий уровень эстрогена (яйцеклетка может не созреть).
- Отсутствие менструации в сочетании с температурой на уровне фолликулярного периода с большой долей вероятности означает наступление беременности.
- Если базальная температура после овуляции снизилась, а менструация не наступила, то не исключена дисфункция яичников.
- Если до наступления предполагаемой овуляции температура несколько раз повышалась и снижалась, это означает, скорее всего, гибель яйцеклетки.
- Если температура поднялась выше 37 градусов, а наступившая менструация отличается скудостью выделений и вообще протекает необычно, не исключено, что беременность наступила, однако есть угроза прерывания.
На что обратить внимание
Решившись на регулярные измерения базальной температуры, женщина должна учесть множество мелких, но важных нюансов:
- на всём протяжении наблюдений должен быть использован один и тот же градусник;
- температура должна измеряться каким-либо одним способом;
- идеально, если измерения начинаются в первый день менструации;
- если ожидаются переезды, командировки, отпуск, измерения не будут по-настоящему объективны;
- любая болезнь нарушает показатели базальной температуры;
- значительные дозы лекарственных препаратов могут повлиять на базальную температуру;
- категорически не рекомендуется в период наблюдений принимать алкоголь.
Еще раз хочу подчеркнуть:
подъем базальной температуры означает, что овуляция уже произошла. Этот признак не является свидетельством приближения овуляции в отличие от двух других признаков - цервикальной жидкости и положения шейки матки. Вы также должны знать, что падение температуры в момент овуляции бывает лишь у очень небольшого числа женщин. Поскольку резкое падение температуры происходит крайне редко, этот признак не может быть абсолютно надежным при определении способности к зачатию, следовательно, для определения приближения овуляции лучше пользоваться двумя другими признаками.
Вы также должны знать, что, так же как и в случае с температурой, определение характера цервикальной жидкости может быть затруднено целым рядом факторов, таких как:
o вагинальные инфекции;
o семенная жидкость;
o сексуальное возбуждение;
o спермициды и мази;
o антигистамины (эти препараты высушивают жидкость).
Что касается семенной жидкости и той, которая появляется в момент сексуального возбуждения, то их довольно легко отличить от цервикальной. Обе они высыхают довольно быстро на пальце или салфетки, в то время как цервикальная жидкость остается до тех пор, пока вы ее не смоете. Об этом мы подробнее поговорим в следующей главе. Естественно, поскольку мы имеем три признака, определяющих способность к зачатию, то для успокоения всегда можете сопоставить их между собой и таким образом исключить все неясности и сомнения.
Вторичные признаки приближающейся овуляции включают в себя следующие:
o кровотечение в середине цикла,
o боль или тяжесть в области яичников,
o усиление сексуальности,
o увеличение вагинальных губ,
o вздутие живота,
o задержка воды в организме,
o улучшение работоспособности,
o повышение уровня зрения, обоняния и вкусовых ощущений,
o повышенная чувствительность груди и кожи,
o болезненность молочных желез.
Кровотечение в середине цикла (овуляционное) является результатом резкого падения уровня эстрогена перед овуляцией. Поскольку прогестерон еще не успевает достичь достаточного для поддержания эндометрия уровня, небольшая часть внутренней оболочки матки выходит вместе с кровью, пока прогестерон не начинает выполнять свои функции. Это явление типично для циклов большой продолжительности.
Что касается различного типа болевых ощущений, испытываемых женщинами, их можно объяснит несколькими причинами. Очень важно, что женщина не может определенно сказать, ощущает она боль до, после или во время овуляции.
Тупая, ноющая боль - вызывается, вероятно, разбуханием множества фолликулов в яичниках, когда яйцеклетки вступают в борьбу за превосходство накануне овуляции. Обычно эти ощущаются по всей брюшной области, поскольку «разбухают» оба яичника.
Острая боль - ощущается, видимо, в момент исхода яйцеклетки из яичника и, как правило, только с одной стороны.
Спазмы - являются, скорее всего, результатом раздражения внутренней стенки брюшной полости, вызванного просачиванием крови или фолликулярной жидкости из разорванного фолликула. Могут быть также результатом сокращения фаллопиевых труб в период овуляции.
Поскольку боли имеют различный характер и происхождение, они не могут сами по себе быть первичными и надежными признаками способности к зачатию. Однако являются прекрасным вторичным признаком, подтверждающим три основные. Такие боли называются срединными, их испытывает примерно 1/5 всех женщин; они могут длиться от нескольких минут до нескольких часов, а иногда до 1-2 дней.


